Przypomnijmy, że mamy tu do czynienia z przypadkiem rosnącej liczby dowodów, które odbierają popularną mądrość. Zastosowanie witreolizy laserem YAG i witrektomii w leczeniu pływaczy szklistych zawsze wydawało się prawie niedostępne dla większości prawomyślnych okulistów. Ale więcej specjalistów siatkówki i niektórzy chirurdzy przedniego odcinka odchodzą od ogólnych poglądów na patologie, ucząc się więcej o niuansach tych zaburzeń widzenia i interweniując za pomocą ulepszonych technik i technologii, gdy leczenie wydaje się konieczne.
W niniejszym raporcie dzielą się oni swoimi powodami i strategiami oraz środkami ostrożności, które należy podjąć, aby zapewnić sobie ostrożne postępowanie.
Retinalni specjaliści twierdzą, że witrektomia pozostaje konwencjonalnym – choć nie szeroko stosowanym – sposobem leczenia pływaczy szklistych. Przed podjęciem decyzji o operacji, nadal starannie rozważają ryzyko powikłań, takich jak tworzenie się zaćmy, jaskra, zapalenie wewnątrzgałkowe, rozdarcie siatkówki, odwarstwienie siatkówki, hipotonia, wysięk naczyniówkowy, krwotok nadtwardówkowy, krwotok szklistkowy, torbielowaty obrzęk plamki, neuropatia wzrokowa i fototoksyczność.1,2,3 Mając te oceny na uwadze, specjalista chorób siatkówki z Chicago, Jennifer Lim, MD, mówi, że zawsze bierze pod uwagę potrzebę leczenia, kiedy odpowiada na wielu pacjentów, którzy przychodzą do niej z dolegliwościami związanymi z pojawieniem się pływaczy szklistych, włączając w to osoby z dużą krótkowzrocznością i te, które w przeszłości miały odłączenia ciała szklistego.
„Pacjenci, u których wykonuję witrektomię, mają przewlekłe powikłania, które nie ustąpiły, zazwyczaj od co najmniej czterech miesięcy”, mówi dr Lim, Marion H. Schenk chair in ophthalmology, dyrektor oddziału siatkówki i vice-chair for diversity and inclusion na University of Illinois-Chicago College of Medicine. „Najpierw chcę się upewnić, że nie są one zakwaterowane do swoich objawów. Chcę również dowiedzieć się, czy „floaters” wpływają na ich dorosłe czynności życia codziennego, takie jak trudności w czytaniu lub prowadzeniu samochodu. W przypadku wyjątkowo kłopotliwych pacjentów, którzy zgłaszają objawy, które niekoniecznie są zgodne z wynikami moich badań, prosiłem ich o poddanie się badaniom psychologicznym, aby potwierdzić, że nie cierpią na zaburzenia lękowe lub jakieś formy zaburzeń psychicznych.”
Dr Lim podkreśla, że niektórzy pacjenci z przewlekłymi pęcherzykami szklistymi lub dużymi pierścieniami Weissa nie mogą wykonywać swojej pracy, zwłaszcza gdy potrzebne jest ostre widzenie. Liczne pływacze w środkowej i tylnej części ciała szklistego mogą powodować trudności w czytaniu, prowadzeniu samochodu, korzystaniu z komputera i koncentracji, zauważa.
„To są pacjenci, których będę operować”, zauważa. „Jako specjalista od siatkówki wykonałem wiele witrektomii. Trzeba jednak przyznać, że nie wykonałem zbyt wielu „floaterektomii”. Ale teraz jestem bardziej skłonny do ich wykonywania niż trzy lata temu. Kiedy jest to wskazane, procedura ta jest niezwykle satysfakcjonująca i pomocna dla pacjenta. W rzeczywistości, właśnie wykonałem jedną z tych procedur wczoraj.”
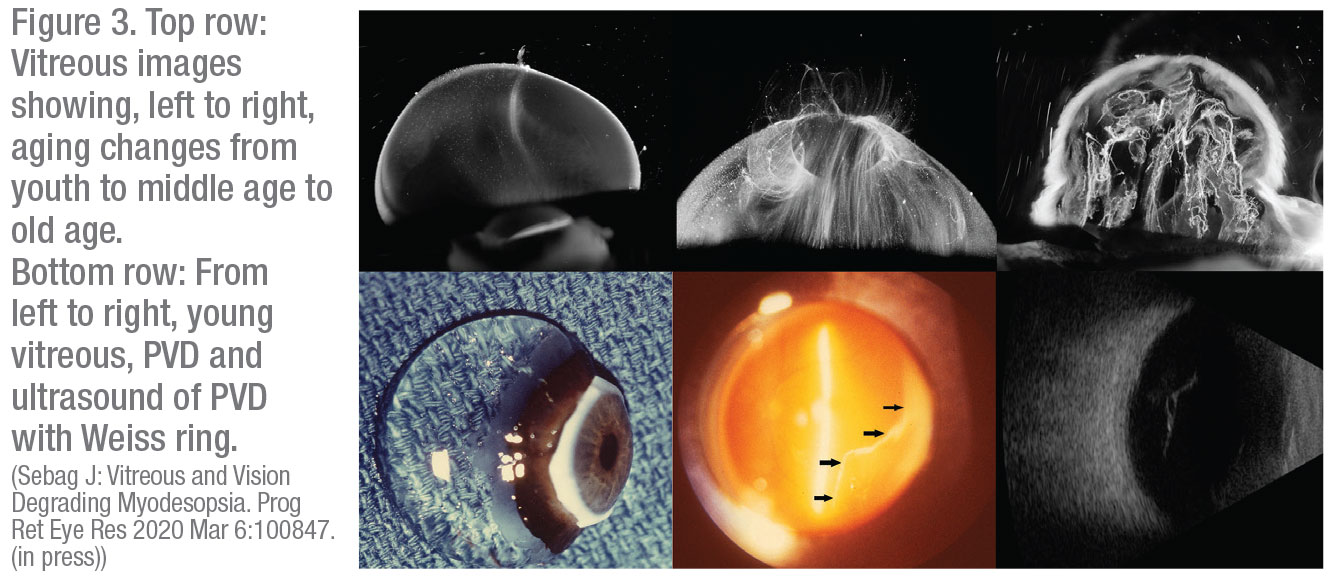
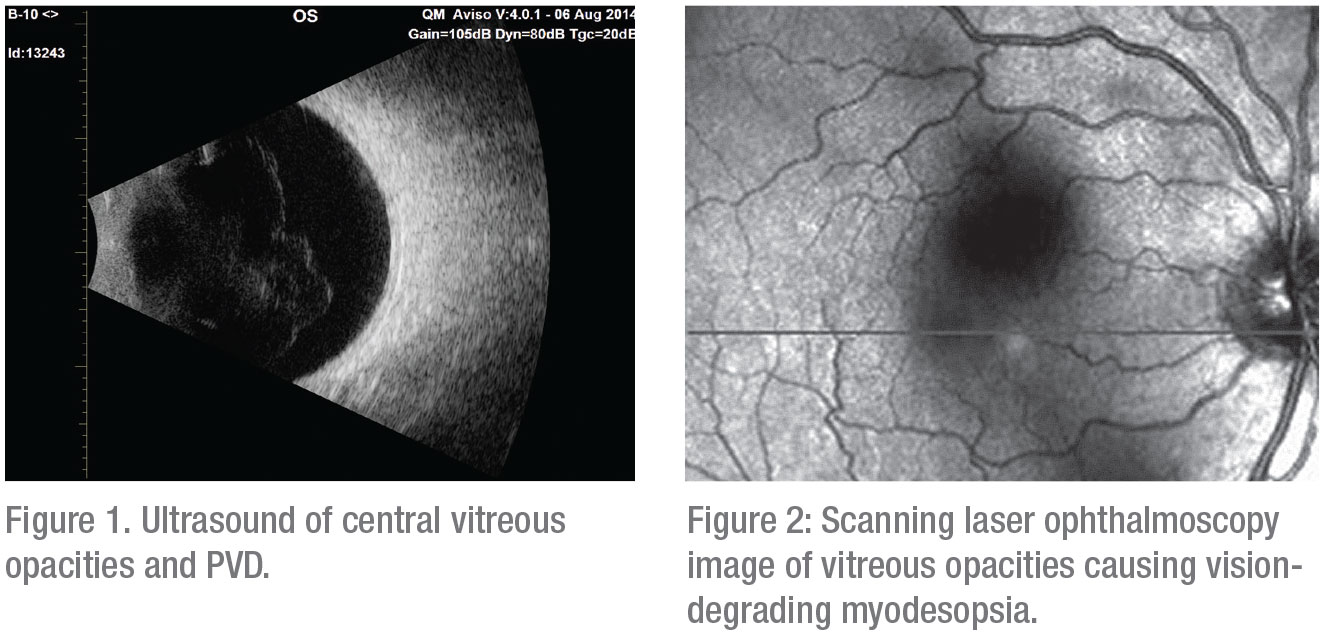
Aby zakwalifikować pacjenta do tej operacji, dr. Lim nauczył się korzystać z obiektywnych danych, zapożyczając niektóre z technik opracowanych przez Jerry’ego Sebaga, MD, FACS, starszego naukowca w Doheny Eye Institute/UCLA i profesora okulistyki klinicznej w David Geffen School of Medicine na UCLA. Dr Sebag, również dyrektor-założyciel VMR Institute for Vitreous Macula Retina w Huntington Beach w Kalifornii, rozwinął zastosowanie witrektomii pars plana w leczeniu wizualnie znaczących zmętnień ciała szklistego, które tworzą to, co nazywa „wizualnym zjawiskiem floaters” – ale tylko w klinicznie znaczących przypadkach, które opisuje jako myodesopsję pogarszającą widzenie.4
Mówi, że używa Kwestionariusza Funkcji Wizualnych Narodowego Instytutu Oka, a następnie opracowanego przez siebie kwestionariusza funkcjonalnego dla pływaczy szklistych, który jest „bardziej szczegółowo związany z wpływem pływaczy na samopoczucie i jakość życia pacjentów „5. Dr Sebag wyjaśnia, że mierzy również funkcję wrażliwości na kontrast, aby zidentyfikować pacjentów, którzy mogą odnieść korzyści z witrektomii. On i inni badacze odkryli, że zmiany w ciele szklistym w następstwie PVD u starszych pacjentów oraz w związku z witreopatią krótkowzroczną u młodszych pacjentów pogarszają funkcję czułości kontrastu średnio o 91 procent.6,7,8,9
Dr Sebag mówi, że polega również na „przeoczonej” wartości ultrasonografii, która może zidentyfikować struktury w ciele szklistym, które pomagają wyjaśnić degradację funkcji czułości kontrastu i poziom nieszczęścia pacjenta oraz niską jakość życia.10,11,12
„Kiedy wyniki badań są nieprawidłowe, nie mam nic przeciwko operacji usuwającej objawy i zalecam witrektomię”, stwierdza dr Sebag.
Jak zauważa, „drugą stroną” stosowania tych środków jest to, że takie podejście może być wykorzystane do pewnego wykluczenia leczenia u pacjentów. „Mnóstwo ludzi ma pływaki, ale mniej ma degradującą widzenie miodopsję”, mówi. „Mogę powiedzieć pacjentowi: 'Twój przypadek nie jest na tyle poważny, aby wymagał leczenia, ponieważ funkcja wrażliwości na kontrast nie jest tak zła, jak to, co zwykle widzimy u pacjentów, którzy potrzebują leczenia'. (Dr. Sebag wyjaśnia swoje podejście w „Straight from the Cutter’s Mouth: A Retina Podcast,” Dec. 12, 2017, linkowany tutaj za zgodą wydawcy. retinapodcast.com/episodes/2017/12/12/episode-78-vision-degrading-vitreopathy-with-dr-jerry-sebag)
Documenting Floaters
Podobnie jak dr Sebag, dr Lim używa badania wrażliwości na kontrast, aby określić, czy pacjent może być kandydatem do witrektomii. „Pomocne jest to, że możemy w ten sposób udokumentować efekty floaterów szklistych” – mówi. „Poważnie rozważam leczenie pacjentów, którzy są znacząco zaniepokojeni mętnymi floaterami, zwłaszcza gdy ich tylna powierzchnia hialoidalna jest zgrubiała lub częściowo opakeryjna, powodując, że doświadczają filmu nad wizją, który nie chce odejść.”
Do tej pory, jak mówi, uniknęła komplikacji u pacjentów, których leczyła. „W ciągu ostatnich pięciu lat, w mniej niż 10 zabiegach floaterektomii, które przeprowadziłam, u żadnego pacjenta nie rozwinęła się zaćma” – mówi. „Należy pamiętać, że ci pacjenci byli raczej młodsi. A jeśli są starsi, wielu z nich miało już usuniętą zaćmę”. Każdy przypadek jest ćwiczeniem w ostrożności, ona zauważa, szczególnie dla wysokich myopes, którzy są na zwiększonym ryzyku łez siatkówki i detachments.
„Kiedy próbujesz wywołać PVD śródoperacyjnie, ryzykujesz indukując łzy na podstawie szklistej, wraz z odwarstwieniem siatkówki,” ona mówi. „Ale na szczęście nie miałem żadnych przypadków endoftalmitis pooperacyjnego, ani żadnych rozdarć czy odwarstwień siatkówki w trakcie zabiegu.”
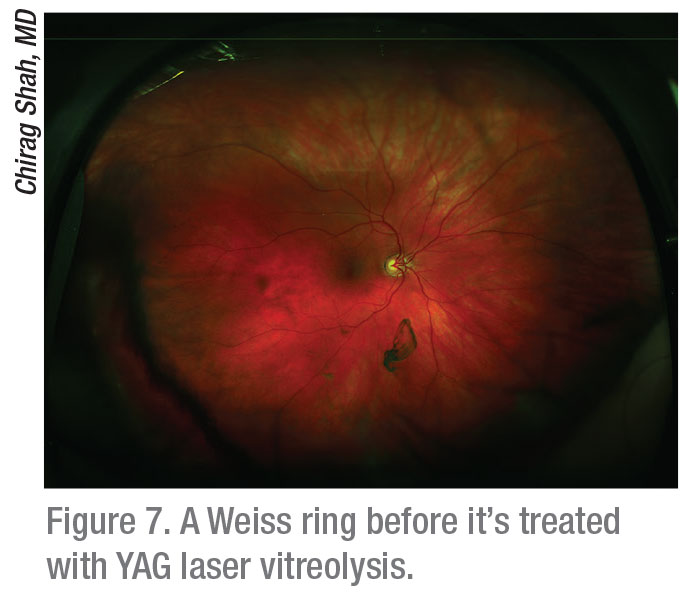
Dr Lim uważa, że witreoliza laserem YAG, jedyna alternatywa dla witrektomii i obserwacji, może być warta zbadania ze względu na niedawne obiecujące wyniki.13,14 „Gdybyśmy mieli laser YAG w naszym gabinecie, mógłbym rozważyć wypróbowanie go na idealnym pacjencie, takim jak ten, który miał usuniętą zaćmę i który ma pierścień Weissa”, mówi. „Nie używałabym lasera w przypadku małych pływaków. Wciąż jednak mam pewne wątpliwości co do lasera, ponieważ tworzy on wiele drobnych pływaczy.”
Wyjaśnienie problemu pływaczy
Jednym z wyzwań związanych z pływaczami jest zrozumienie ich zróżnicowanego znaczenia, jak twierdzi Chirag Shah, MD, MPH, partner w Ophthalmic Consultants of Boston. „Pływające plamki mogą pojawiać się jako pierścienie, plamki, arkusze, plamki lub inne wzory w centralnym lub peryferyjnym polu widzenia, różniące się znacznie pod względem tego, jak wpływają na pacjentów i jak klinicyści na nie reagują”, mówi.
Podczas oceny pływających plamek szklistych dr Shah wyklucza przedarcia siatkówki, krwotok, zapalenie i inne patologie, które mogą leżeć u podstaw problemu. Upewnia się również, że pływacze pasują do objawów zgłaszanych przez pacjenta. „Rozbieżność pomiędzy tym, co widzę, a tym, co wyraża pacjent, może wskazywać, że pacjent przesadnie reaguje na swoje pływaki, a zatem może nie być dobrym kandydatem do leczenia” – mówi.
Jeśli pacjent zgłasza znaczące pływaki, które korelują z objawami – a pacjent jest wystarczająco zaniepokojony tymi pływakami – dr Shah uważnie obserwuje pacjenta. „Mówię pacjentowi, że z czasem mózg może się przystosować i zignorować te kule. To podejście jest, zdecydowanie, najbezpieczniejszą opcją w przypadku pływaczy.”
Zauważa on, że większość jego pacjentów neuroadaptuje się i radzi sobie z pływaczami, co skłania go do monitorowania ich w dłuższej perspektywie. „Staram się uspokoić tych pacjentów,” dodaje. „Bardzo rzadko zalecam dalsze leczenie, takie jak zabieg laserem YAG lub witrektomia.”
Poza uspokojeniem
Dr Shah przyjmuje inny kurs, kiedy stwierdza, że pacjenci radzą sobie z bardzo uciążliwymi objawami. „Ponownie, wygląd pływaków musi być zgodny z objawami,” mówi. „Omawiamy opcje obserwacji, witreolizy laserem YAG i witrektomii. Jeśli mają dyskretne pływające soczewki, które nadal zakłócają ich życie, takie jak pierścień Weissa, skieruję ich na witreolizę YAG.”
Arkusze pływających soczewek, rozproszone pływające soczewki i nadmierna liczba drobnych pływających soczewek również stanowią wyzwanie, które może wymagać witrektomii. Dr Shah przeprowadza witrektomię tylko dwa lub trzy razy w roku w przypadku pływaczy szklistych. „Podkreślam pacjentowi minusy, takie jak gwarantowane ryzyko powstania zaćmy i małe, ale realne ryzyko rozerwania siatkówki i odwarstwienia siatkówki, jak również ryzyko infekcji, krwawienia i znieczulenia” – mówi. „Wysyłam im do domu literaturę i mówię, żeby odrobili pracę domową, żeby wiedzieli, w co się pakują. Jeśli można uniknąć witrektomii i zadowolić pacjenta witreolizą YAG, jest to zdecydowanie bezpieczniejsza droga.”
Dr Shah dołączył ostatnio do jednego ze swoich partnerów, dr Jeffreya Heiera, aby nadzorować sześciomiesięczne randomizowane badanie kontrolowane 52 pacjentów, którzy albo zostali poddani witreolizie laserem YAG, albo nie zostali poddani zabiegowi.14 „Nie było ryzyka infekcji i tylko bardzo niskie ryzyko podwyższonego ciśnienia wewnątrzgałkowego u pacjentów leczonych witreolizą YAG,” mówi. „Istniało również niskie ryzyko pogorszenia pływaków poprzez rozdrobnienie ich na mniejsze kawałki za pomocą lasera, zamiast ich odparowania. Ważne jest, aby podkreślić, że ryzyko było mniejsze niż ryzyko witrektomii.”
Ryzyko witreolizy YAG obejmuje jaskrę, rozdarcie siatkówki, odwarstwienie siatkówki, zaćmę spowodowaną uderzeniem lasera w soczewkę oraz uszkodzenie siatkówki spowodowane uderzeniem w siatkówkę, mówi dr Shah. Aby zminimalizować ryzyko uszkodzenia soczewki lub siatkówki, zaleca on zapewnienie bezpiecznej odległości między punktem ogniskowym lasera a siatkówką i soczewką krystaliczną. W swoim badaniu wymagał, aby pływak pierścienia Weissa znajdował się 5 mm za tylną torebką soczewki krystalicznej i 3 mm przed siatkówką, zgodnie z pomiarem metodą B-scan.
Bullish on Vitreolysis
I. Paul Singh, MD, specjalista od jaskry i przedniego odcinka oka w Racine, Wisconsin, zaoferował witreolizę laserową dziesiątkom niezadowolonych pacjentów. Przyjmuje on skierowania od dr Shaha w Bostonie, jak również od lekarzy z całego świata.
„Jeśli pacjent nie jest dobrym kandydatem do witrektomii, witreoliza może być dobrym rozwiązaniem” – mówi dr Singh, prezes Eye Centers of Racine and Kenosha. Wykonuje on około 10 zabiegów witreolizy laserem YAG tygodniowo, oprócz 25 operacji zaćmy i regularnych wizyt u pacjentów z jaskrą. „W przypadku pierścienia Weissa, na przykład, laserowe leczenie pływaka może być fantastyczne,” kontynuuje, zauważając, że leczenie to zazwyczaj obejmuje średnio tylko 1,2 sesji. „Stwierdziliśmy, że ponad 90 procent pacjentów, którzy poddają się temu zabiegowi, jest bardzo zadowolonych. Chirurdzy mogą łatwo zidentyfikować dobrych kandydatów i skorelować oznaki i objawy. Jeśli, na przykład, pacjent ma samotną zmianę, zmętnienie, takie jak pierścień Weissa, lub masę, laser może pomóc, zwłaszcza w przypadku pacjentów, którzy są phakic lub pseudophakic i którzy nie chcą poddać się witrektomii.”
Dr. Singh twierdzi, że witreoliza z użyciem lasera YAG wiąże się z „bardzo niskim ryzykiem względnym”, zauważając, że w jednej serii 1264 przypadków odnotował on wskaźnik zdarzeń niepożądanych na poziomie 0,8%, który obejmował siedem skoków ciśnienia wewnątrzgałkowego, dwie soczewki fakijne, które zostały uderzone przez laser i jeden krwotok siatkówkowy.
„Czterech pacjentów miało w wywiadzie zapalenie błony naczyniowej oka, które nie uległo pogorszeniu, a 27 miało retinopatię cukrzycową i nie rozwinął się u nich obrzęk plamki” – zauważa. „U czterech pacjentów rozwinęła się trakcja szklistkowo-maciczna, która ustąpiła natychmiast.”
Wystarczające dowody?
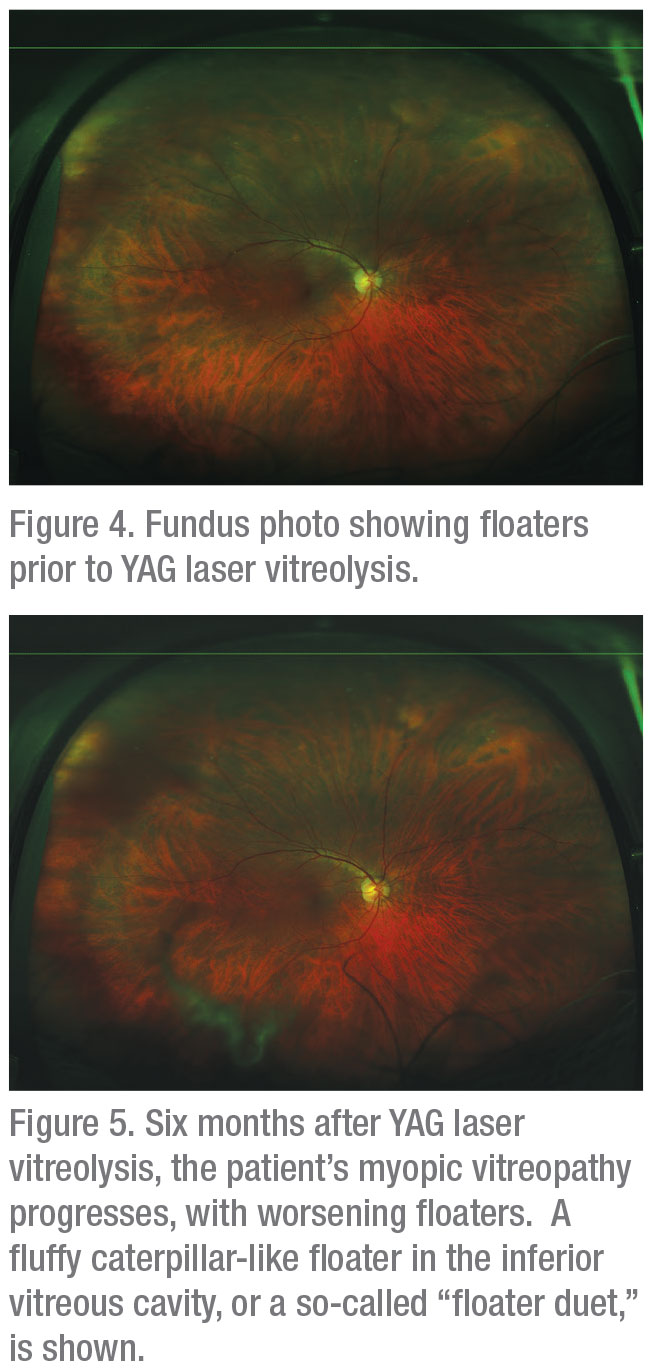
Mimo tych pozytywnych wyników, wielu wiodących specjalistów zajmujących się siatkówką twierdzi, że twierdzenia, iż zabiegi laserem YAG mogą rozwiązać problem powolnego pojawiania się plamek, pozostają nieuzasadnione i że obecnie tylko witrektomia ma udowodnioną wartość.15,16 Dr Sing mówi, że jest dobrze zaznajomiony z tym poglądem. „Problem polega na tym, że do niedawna nie dysponowaliśmy świetną technologią, która pozwoliłaby nam skuteczniej i bezpieczniej zajmować się istotnymi pływaczami szklistymi”, zauważa. „Konwencjonalne lasery YAG, których używaliśmy w przeszłości, były przeznaczone do zabiegów kapsulotomii tylnej i irydotomii. Zapewniały one ograniczony widok na tylną część ciała szklistego, co utrudniało identyfikację pływaczy i błon, na które można było oddziaływać. Ryzyko uszkodzenia otaczających tkanek oka jest również większe, jeśli nie jest się w stanie uwidocznić tylnej części ciała szklistego.”
Zauważa on, że konwencjonalne lasery YAG miały nieosiowe wieże oświetleniowe, które zapewniały oświetlenie ze źródła innego niż układ optyczny. „Światło było skośne i w rezultacie nie mogliśmy dobrze widzieć za kapsułką. Zidentyfikowanie wielu istotnych klinicznie i symptomatycznych pływaczy nie było możliwe.”
Innym czynnikiem ograniczającym konwencjonalne lasery było to, że dostarczanie energii nie było zoptymalizowane, dodaje. „Obecnie stosowany laser ma obciętą wiązkę energii” – zauważa. „Tak więc, mniejsza energia jest potrzebna do wywołania optycznego rozpadu. Ogólnie rzecz biorąc, poprzednie badania nad witreolizą YAG były prowadzone z ustawieniami energii, które były całkowicie zbyt niskie”, kontynuuje. „Mówimy o 1 mJ lub 2 mJ. W rzeczywistości można zwiększyć energię do 4 mJ, 5 mJ, 6 mJ lub nawet 7 mJ, w zależności od lokalizacji pływacza. Ponadto, poprzednie zabiegi laserowe były wykonywane przy użyciu 20, 30, 40, 50, 60 lub 100 strzałów. Często w rzeczywistości trzeba użyć 400 lub 500 strzałów, w zależności od samego pływaka. Tak więc ludzie, którzy są sceptycznie nastawieni do lasera YAG w leczeniu pływaczy szklistych, wydają się trzymać obaw sprzed wielu lat. Ostatnio na spotkaniach AAO i ASCRS przedstawiliśmy wiele przekonujących danych na temat bezpieczeństwa i skuteczności.”
Witrektomia najnowszej generacji
Dr Sebag, klinicysta i badacz z Zachodniego Wybrzeża, który wprowadził badanie wrażliwości na kontrast i ultrasonografię do przedoperacyjnej oceny potencjalnych pacjentów poddawanych witrektomii, nie kieruje swoich pacjentów na zabieg wireolizy laserem YAG. Ale stosuje witrekomię bardziej agresywnie niż większość. Kiedy decyduje się na operację, mówi, że podejmuje staranne kroki w celu zminimalizowania ryzyka i powikłań. Operacja jest wykonywana w centrum chirurgii ambulatoryjnej w znieczuleniu retrobulbarnym. Koncepcja „mniej znaczy więcej” jest wiodącą zasadą interwencji.
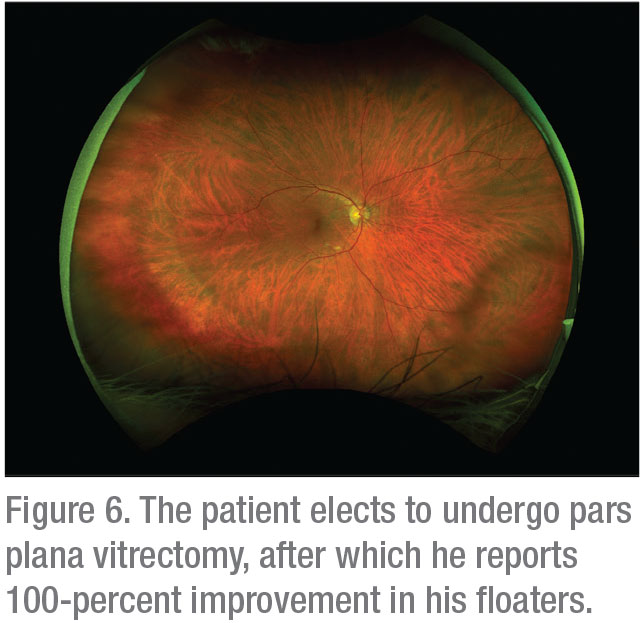
„Używam instrumentu 25-ga., ponieważ nie widzę żadnej przewagi dla instrumentów 27-ga. w tym środowisku”, mówi. „Procedura jest bez szwów. Dwa aspekty witrektomii są szczególnie ważne. Po pierwsze, nie wywołuję chirurgicznej PVD u osoby, która jeszcze jej nie ma, aby zapobiec zwiększonemu ryzyku jatrogennego rozdarcia siatkówki, ale także aby uniknąć zbytniego zwiększenia wewnątrzgałkowego poziomu pO2. Badania wykazują, że po PVD poziom pO2 wzrasta, a to właśnie przyczynia się do zmętnienia soczewki i powstania zaćmy.11
Po drugie, pozostawiam 3 lub 4 mm żelowej szklistki nienaruszonej za soczewką. Dzieje się tak dlatego, że szkliwo zawiera antyoksydanty, które łagodzą skutki działania reaktywnych form tlenu, które indukują sieciowanie i agregację białek w soczewce krystalicznej, co prowadzi do tworzenia się zaćmy. „11
Badania wykazały, że częstość występowania operacji zaćmy po witrektomii jest znacznie niższa po ograniczonej witrektomii w porównaniu z rozległą witrektomią z indukcją PVD – wynosi zaledwie 16,9% przy średniej obserwacji trwającej 32 miesiące, zauważa dr Sebag.6,12
„Aby zminimalizować ryzyko, zastosowałem ograniczoną witrektomię”, kontynuuje dr Sebag. „Niektórzy nazywają to witrektomią rdzeniową. Zasadniczo usuwam centralną część ciała szklistego, w której znajduje się zmętnienie. U niektórych osób, tylna część ciała szklistego zawiera zmętnienia. Schodzę blisko dna oka, co jest również bardzo ważne, aby scharakteryzować przedoperacyjnie za pomocą USG i OCT, które pokazują mi, co dzieje się w przedsiatkówkowej tylnej szklistości, która może wymagać uwagi.
Mam około trzech lub czterech tuzinów pacjentów w wieku 20 i 30 lat, krótkowidzów, którzy mają miopową witreopatię w tylnej szklistce, która jest przyczyną ich degradującej wzrok miodopsji. Wszyscy oni radzą sobie bardzo dobrze bez formowania się zaćmy teraz, sześć do siedmiu lat po ich zabiegach.”
Minimalizacja Jatrogennych Złamań
Oceniając dane z około 200 tych przypadków, dr Sebag mówi, że około 22 procent przeszło laserową lub krioortynoopeksję trzy miesiące przedoperacyjnie. „Kiedy rozpoznaję siatkówkę z nadżerkami, otworami lub innymi zmianami, które moim zdaniem naraziłyby pacjenta na zbyt duże ryzyko witrektomii, proponujemy im przedoperacyjne zabiegi profilaktyczne” – zauważa. „Myślę, że to spowodowało niską, 1,5-procentową częstość występowania łez i odwarstwień siatkówki po operacji.”
Dzięki temu dr Sebag zachowuje ostrożność: „Profilaktyczne stosowanie lasera nie jest konieczne u każdego pacjenta. Wystarczy uważne badanie dna oka z depresją twardówki, aby zidentyfikować przypadki wymagające profilaktyki.
„Nie używam lasera YAG do leczenia zmętnień ciała szklistego, ponieważ nie ma dotychczas badań potwierdzających skuteczność”, dodaje, „chociaż najnowsze badania sugerują, że uzasadnione jest przeprowadzenie prospektywnego randomizowanego badania z zastosowaniem obiektywnych ilościowych miar wyników.”9,17,18
Nowe możliwości
Ophthalmologists expect to keep pushing the envelope on vitreous floaters. Troska o jakość życia i rosnący zasięg metod terapeutycznych będą motorem zmian.
„Jedno z ostatnich doświadczeń, jakie miałem z pacjentem, pokazuje co najmniej jeden przykład nowych sposobów reagowania na pływacze”, mówi dr Shah z Bostonu. (Patrz Ryciny 3, 4 i 5 na stronie 60) „Pacjent miał łzawienie, które próbowałem leczyć witreolizą laserem YAG w naszym badaniu klinicznym. Jego witreopatia krótkowzroczna postępowała i pojawiły się u niego coraz gorsze pływacze.”
Następnie dr Shah powiedział, że zaproponował pacjentowi wykonanie witrektomii, która pomogła usunąć pływacze i w pełni go usatysfakcjonowała. „Nie sądzę, abyśmy stracili wiele, jeśli w ogóle cokolwiek, próbując tego typu stopniowego podejścia, od obserwacji do witreolizy YAG do witrektomii” – podsumowuje. „Postępowanie z pływakami jest inne niż kiedyś”. REVIEW
Dr Lim jest zaangażowana w granty/badania dla Genentech, Regeneron, Graybug, Stealth, Chengdu Kanghong i Alderya. Jest konsultantką Novartis, Ophthea, Aura Biosciences i Santen, otrzymuje honoraria za spotkania od Alcon i Allergan. Dr Sebag jest byłym konsultantem firm ThromboGenics, Johnson & Johnson i Roche. Dr Shah świadczy usługi przemówień i badań na rzecz firmy Ellex. Dr Singh jest konsultantem firm Ellex, Allergan, Alcon, B+L, Aerie, Ivantis, Sun, Shire, New World Medical, Sensimed i Zeiss.
1. Stein JD, Zacks DN, Grossman D, et al. Adverse events after pars plana vitrectomy among medicare beneficiaries. Arch Ophthalmol 2009;127:12:1656-63.
2. Day S, Grossman DS, Mruthyunjaya P, et al. One-year outcomes after retinal detachment surgery among medicare beneficiaries. Am J Ophthalmol 2010;150:3:338-45.
3. Chang S. LXII Edward Jackson lecture: Open angle glaucoma after vitrectomy. Am J Ophthalmol 2006;141:6:1033-1043.
4. Sebag J. Witreous and Vision Degrading Myodesopsia. Progr Ret Eye Res 2020; marzec
5. Sebag J. Floaters and the quality of life. (Guest Editorial) Am J Ophthalmol 2011; 152:3-4.
6. Sebag J, Yee KMP, Nguyen JH, Nguyen-Cuu J: Long-term safety and efficacy of vitrectomy for vision degrading myodesopsia from vitreous floaters. Ophthalmology Retina 2018;2:881-7.
7. Garcia G, Khoshnevis M, Yee KM, Nguyen-Cuu J, Nguyen JH, Sebag J. Degradation of contrast sensitivity following posterior vitreous detachment. Am J Ophthalmol 2016; 172:7-12.
8. Garcia G, Khoshnevis M, Nguyen-Cuu J, Yee KMP, Nguyen JH, Sadun AA, Sebag J. The effects of aging vitreous on contrast sensitivity function. Graefe’s Arch Clin Exp Ophthalmol 2018; 256:919-25.
9. Milston R, Madigan M, Sebag J. Vitreous floaters: Etiologia, diagnostyka i postępowanie. Surv Ophthalmol 2016;61:2:211-27.
10. Mamou J, Wa C, Yee K, Silverman R, Ketterling J, Sadun A, Sebag J. Ultrasound-based quantification of vitreous floaters correlates with contrast sensitivity and quality of life. Invest Ophthalmol Vis Sci 2015;56:1611-7.
11. Ankamah E, Sebag J, Ng E, Nolan JM. Antyoksydanty szklistkowe, degeneracja, i witreo-retinopatia: Exploring the links. Antioxidants 2019;9:1.
12. Yee KM, Tan HS, Lesnick-Oberstein SY, Filas B, Nguyen, J, Nguyen-Cuu J, Sebag J. Incidence of cataract surgery after vitrectomy for vitreous opacities. Ophthalmology Retina 2017;1:154-7.
13. Lim JI. Witreoliza laserem YAG – czy to jest tak jasne, jak się wydaje? Comment on YAG Laser vitreolysis vs sham YAG vitreolysis for symptomatic vitreous floaters: A randomized clinical trial. JAMA Ophthalmol 20171;135:9:924-925
14. Shah CP, Heier JS. Long-term follow-up of efficacy and safety of YAG vitreolysis for symptomatic Weiss ring floaters. Ophthalmic Surg Lasers Imaging Retina. 2020 1;51:2:85-88.
15. Kokavec J, Wu Z, Sherwin JC, et al. Nd:YAG laser vitreolysis versus pars plana vitrectomy for vitreous floaters. Cochrane Database Syst Rev 2017:1;6.
16. Milston R, Madigan MC, Sebag J. Vitreous floaters: Etiologia, diagnostyka i postępowanie. Surv Ophthalmol;61:2:211-27.
17. Sebag J. Methodological and efficacy issues in a randomized clinical trial investigating vitreous floater treatment. JAMA Ophthalmol 2018;136:4:448.
18. Nguyen JH, Nguyen-Cuu J, Yu F, Yee KM, Mamou J, Silverman RH, Ketterling J, Sebag J. Assessment of vitreous structure and visual function after Nd:YAG laser vitreolysis. Ophthalmology 2019;126:11:1517-26.