Oorspronkelijke redactie – Sem Bras
Top Contributors – Matthias Steenwerckx, Laure-Anne Callewaert, Gwen Wyns, Ine Wittevrongel
Definitie/Omschrijving
Een mediale collaterale band (MCL)-blessure is een verrekking, gedeeltelijke scheur of volledige scheur van het ligament aan de binnenzijde van de knie. Het is een van de meest voorkomende knieblessures en is meestal het gevolg van een valguskracht op de knie.
Clinisch relevante anatomie
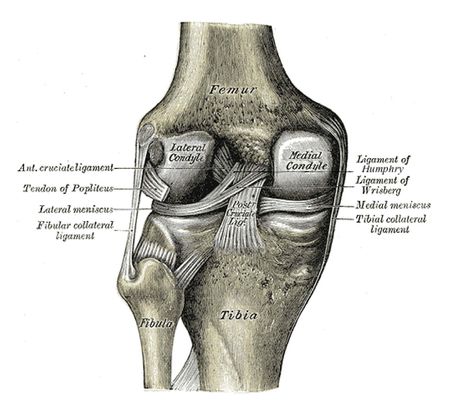
De mediale collaterale band is een grote gewrichtsband aan de mediale zijde van de knie. Voor meer klinisch relevante anatomie van de knie klik hier. Het mediale collaterale ligament (MCL) is één van de vier ligamenten die van cruciaal belang zijn voor het behoud van de mechanische stabiliteit van het kniegewricht. Het ligament strekt zich uit over de hele mediale zijde van de knie, van het mediale aspect van het strekmechanisme tot het posterieure aspect van de knie
Een ligament, dat bestaat uit veel collageenvezels en weinig elastische vezels, functioneert niet alleen om overmatige beweging te controleren door de beweeglijkheid van het gewricht te beperken, maar is ook een bron van proprioceptie. De functie ervan is weerstand te bieden aan krachten die vanaf het buitenoppervlak van de knie worden uitgeoefend en zo te voorkomen dat het mediale deel van het gewricht onder spanning wijder wordt. Proprioceptoren bevinden zich in ligamenten, maar ook in spieren en gewrichtskapsels. Deze proprioceptoren controleren de positie van onze ledematen in de ruimte, onze bewegingen en de inspanning die we leveren bij het tillen van voorwerpen.
Epidemiologie /Etiologie
MCL-blessures treden meestal op na een schok aan de buitenkant van de knie, het onderbeen of het bovenbeen, wanneer de voet in contact is met de grond en niet kan bewegen. De MCL aan de binnenkant van de knie komt onder druk te staan door de impact, en een gecombineerde beweging van flexie/valgus/externe rotatie zal leiden tot scheuren in de vezels. De atleet kan onmiddellijk pijn voelen, en een knallend of scheurend geluid voelen of horen. Meestal raakt het diepe deel van het ligament het eerst beschadigd, en dit kan leiden tot mediale meniscusbeschadiging of voorste kruisbandbeschadiging
Karakteristieken/Klinische presentatie
Zoals bij alle ligamentblessures wordt het MCL letsel ingedeeld in graad I, II of III (deze graad wordt gegeven afhankelijk van de graad van de aanhoudende scheur). Een graad I scheur bestaat uit minder dan 10% van de collageenvezels die gescheurd zijn, met enige gevoeligheid maar geen instabiliteit. De meeste patiënten voelen pijn wanneer we kracht uitoefenen op de buitenkant van een licht gebogen knie, maar er zijn geen andere symptomen.
Rang II scheuren verschillen in symptomen en worden daarom verder opgesplitst in graad II- (dichter bij graad I) en II+ dichter bij graad III, maar in beide gevallen is er wel sprake van gevoeligheid maar geen instabiliteit. De pijn en zwelling zijn groter dan bij graad I letsels. Wanneer de knie wordt belast (zoals bij graad I), klagen patiënten over pijn en aanzienlijke gevoeligheid aan de binnenzijde van de knie, matige laxiteit in het gewricht wordt waargenomen.
Dit betekent uiteraard dat een graad III scheur een volledige ruptuur van het MCL is, met instabiliteit tot gevolg. Patiënten hebben aanzienlijke pijn en zwelling over het MCL. Meestal hebben ze moeite met het buigen van de knie. Zoals eerder gezegd resulteert een graad III scheur in instabiliteit, wanneer de knie wordt belast (zoals hierboven beschreven) is er laxiteit van het gewricht. Graad III MCL letsels hebben een extra schaal om de mate van instabiliteit te meten. Deze wordt beschreven aan de hand van de hoeveelheid gewrichtsscheiding bij de 30° valgus test, meer informatie vindt u hier.
| Graad | Symptomen | Tekenen | Tests | Gewricht ruimte |
|---|---|---|---|---|
| I |
|
|
positieve abductiestresstest test | 0 tot 5 mm |
| II |
|
|
|
6 tot 10 mm |
| III |
|
|
Lachmann test voor ACL stabiliteit moet worden uitgevoerd wanneer een graad III MCL instabiliteit aanwezig is. | > 10 mm |
Graad I en II letsels hebben goed gedefinieerde eindpunten in tegenstelling tot een graad III scheur die een zacht eindpunt heeft met valgus stress testing.
Een graad I scheur bestaat uit minder dan 10% van de collageenvezels die gescheurd zijn. Graad II scheuren variëren in symptomen en daarom worden ze verder opgesplitst in graad II- (dichter bij graad I) en II+ (dichter bij graad III). Uiteraard betekent dit dat een graad III scheur een volledige scheuring van het MCL is.
Wanneer de knie wordt belast (zoals bij graad I), klagen patiënten over pijn, matige laxiteit in het gewricht en een aanzienlijke gevoeligheid aan de binnenzijde van de knie.
Wanneer we spreken van een graad III scheur van het MCL. hebben de patiënten aanzienlijke pijn en zwelling over het MCL. Meestal hebben ze moeite met het buigen van de knie. Een andere veel voorkomende bevinding van een graad III scheur is instabiliteit. Wanneer we de knie belasten (zoals hierboven beschreven) is er laxiteit van het gewricht.
Differentiële diagnose
Differentiële diagnose is nodig om letsels uit te sluiten die dezelfde symptomen kunnen veroorzaken als MCL letsel van de knie. Deze letsels zijn:
- Mediale meniscus scheur/letsel
- Voorste kruisband (ACL)-scheur
- Tibiale plateau fractuur
- Vermuurletsel of -fractuur
- Patellaire subluxatie/dislocatie
- Mediale kniekneuzing
- Pediatrische distale femurfractuur
- Schade aan de posteromediale hoekstructuren
Een lichamelijk onderzoek zal helpen om een juiste diagnose te stellen. Een mediale meniscusscheur kan worden verward met een MCL-verstuiking, omdat de scheur gewrichtsgevoeligheid veroorzaakt zoals de verstuiking. Met een valgus laxiteit onderzoek kan een mediale meniscus scheur onderscheiden worden van een graad II of III MCL verstuiking. De aanwezigheid van een opening op de gewrichtslijn betekent dat de mediale meniscus gescheurd is. Een graad I MCL is moeilijker te onderscheiden van een mediale meniscus scheur. Het onderscheid kan worden gemaakt met een MRI of door de patiënt gedurende enkele weken te observeren. Bij een MCL verstuiking verdwijnt de gevoeligheid meestal, bij een meniscusletsel blijft deze bestaan.
Wanneer er wel tenderness is, maar geen abnormale valgus laxiteit, kan er sprake zijn van een mediale kniekneuzing. Als de gevoeligheid zich bevindt in de buurt van de adductorknobbel of het mediale retinaculum naast de patella, is de oorzaak waarschijnlijker een patella-dislocatie of -subluxatie. Patellaire instabiliteit kan worden onderscheiden van een MCL verstuiking met de patella apprehension test. Een positief resultaat betekent dat er sprake is van patella-instabiliteit.
Als de patiënt een kind is, kan een röntgenfoto met een lichte belastingstest uitwijzen of de patiënt een distale femurfractuur heeft in plaats van een MCL-verstuiking.
Diagnostische procedures
De anamnese van de patiënt is belangrijk om te weten waar de pijn zich bevindt. Nadat is vastgesteld waar de pijn zit, moet de therapeut voelen of er sprake is van tederheid of zwelling van de weke delen. Daarvoor moet hij het kniegewricht palperen. Meestal is de pijn gelokaliseerd aan de mediale zijde van de knie. Zwelling van de weke delen zal ook aanwezig zijn. Zoals eerder uitgelegd, zijn er drie gradaties van MCL scheuren. De graad hangt af van de mate van pijn of van het bereik van de opening van de gewrichtsruimte tijdens belastingstesten van het kniegewricht van de patiënt.
- MCL valgus stress test
- Swain test
- Anteromediale schuiflade test
Outcome Measures
- International Knee Documentation Committee (IKDC)
- Tegner functiescore
- Lysholm kniescore
Een commissie van internationale kniedeskundigen heeft het International Knee Documentation Committee Subjective Knee Form (IKDC-SKF), Dit is een kniespecifieke, en geen ziektespecifieke, maat voor symptomen, functie en sportactiviteit. IKDC-SKF is een betrouwbare en valide kniespecifieke maat voor symptomen, functie en sportactiviteit, die geschikt is voor patiënten met een grote variëteit aan knieklachten. Uitkomst is gerelateerd aan de ernst van het letsel en de functionele revalidatie die mogelijk is.
De artsen gebruiken verschillende instrumenten om pijn, functioneren, invaliditeit en veranderingen in de status van de patiënt tijdens de behandeling vast te stellen. Zij gebruiken een gevalideerde patiënt-gerapporteerde uitkomstmaat, een algemene gezondheidsvragenlijst en een gevalideerde activiteitenschaal.
Onderzoek
Een klinische evaluatie is belangrijk om te beoordelen of het letsel gelokaliseerd is in het MCL of dat andere structuren beschadigd zijn. In de eerste plaats kan veel informatie worden verkregen door de beschrijving van het letsel door de patiënt. Ten tweede moet de contralaterale knie worden onderzocht zodat beide benen kunnen worden vergeleken. Bij het onderzoek van de knie is het belangrijk de aanwezigheid van zwelling vast te stellen en deze te lokaliseren. Normaal wordt een geïsoleerde zwelling gezien op het mediale deel van de knie. Het is belangrijk het MCL langs het mediale aspect van de knie te palperen en het te beoordelen op gevoeligheid, waarbij de plaats (femoraal versus tibiaal) van maximale gevoeligheid wordt genoteerd. Met dit gezichtspunt kunnen we er bijna zeker van zijn dat het MCL geblesseerd is. Ten derde is aandacht voor het mechanisme van het letsel belangrijk om vast te stellen welke structuren beschadigd zijn.
Bovendien is het belangrijk te melden dat het beste moment voor onderzoek van de knie onmiddellijk na het letsel is, voordat er spierkrampen kunnen optreden. Helaas is deze mogelijkheid er alleen wanneer er artsen aanwezig zijn op het moment van het letsel. Bij patiënten met ernstige spierkrampen volstaat het meestal om hen 24 uur immobilisatie te geven om te ontspannen, en is onderzoek onder narcose zelden nodig.
Om het mediale collaterale ligament zelf te onderzoeken, kan de valgus-stresstest worden gebruikt die uit twee delen bestaat. Eerst wordt een valgusspanning op de knie uitgeoefend met de knie in volledige extensie. Ten tweede wordt dezelfde test uitgevoerd maar de knie wordt 30 graden gebogen. Het doel van het testen van het MCL met de knie zowel in 0° als in 30° flexie, is nodig om de mediale gewrichtsruimteverwijding te beoordelen en te voelen voor een solide eindpunt. Tijdens de test is het belangrijk dat de voet in externe rotatie wordt gehouden, zodat de onderzoeker de mate van laxiteit niet overschat als gevolg van de verplaatsing van de knie van interne naar externe rotatie. Elke asymmetrie wordt beschouwd als een positief resultaat van de test Laxiteit aan valgusspanning met de knie in 0° wijst op de mogelijkheid van een gecombineerd letsel. Dit zal waarschijnlijk zijn bij een letsel aan de kruisbanden of posteromediale kapselstructuren. Voor meer informatie over deze test en de interpretatie ervan, kunt u Knieonderzoek raadplegen.
Een tweede test kan worden uitgevoerd om het mediale collaterale ligament te onderzoeken, namelijk de Swain-test. Deze test onderzoekt het chronische letsel en de rotatoire instabiliteit van de knie. De test wordt uitgevoerd door de knie in een hoek van 90 graden te buigen en het scheenbeen uitwendig te draaien. Deze positie van de knie veroorzaakt ontspanning van de kruisbanden terwijl de collaterale banden worden aangespannen. Wanneer pijn wordt gevoeld aan de mediale zijde van de knie, is een letsel aan het MCL-complex waarschijnlijk.
Een andere test die ook kan worden uitgevoerd om de mate van rotatiestabiliteit te beoordelen en of het letsel alleen het oppervlakkige MCL en diepe MCL betreft, is de anteromediale schuiflade test. Voor meer informatie over deze test, zie de pagina: Anterieure schuiflade test van de knie
Magnetische resonantie beeldvorming (MRI) is ook een belangrijk instrument voor het onderzoek van een letsel van het mediale collaterale ligament. Het is momenteel het enige instrument dat morfologische en functionele gewrichtsschade zichtbaar kan maken. Zie deze pagina’s voor aanvullende informatie over het onderzoek van ACL en PCL letsels:
Medische behandeling
De eerste drie gradaties zijn dezelfde als voor elk ligamentletsel. Graad I is verstuikt, graad II is een gedeeltelijke scheur, graad III is een volledige scheur van het ligament. Sommige chirurgen beschrijven een graad vier letsel, ook wel mediale kolom letsel genoemd, aan het MCL. Dit komt voor wanneer het letsel meer dan alleen het mediale collaterale ligament (MCL) betreft en een operatie noodzakelijk kan zijn. Letsels die vaak worden gezien in combinatie met mediale collaterale ligament letsels zijn voorste kruisband (ACL) letsels, botkneuzingen, laterale collaterale ligament letsels (LCL), laterale en mediale meniscus scheuren maar ook posterior cruciate ligament letsels (PCL). ACL-verstoringen worden het vaakst geassocieerd met MCL-scheuren van hoge = graad.
Een meerderheid van de geïsoleerde MCL letsels kan zeer goed behandeld worden door niet-operatieve behandeling, ongeacht de ernst. Er moet een verschil worden gemaakt tussen de behandeling van graad I en II MCL letsels en graad III MCL letsels. We kunnen de graden ook differentiëren volgens laxiteit en pijn:
- Graad I letsels geven pijn zonder laxiteit (<3 mm gapping bij overeenkomstige gewrichtslijn);
- Graad II letsels zijn vaak pijnlijker, met 5-10 mm laxiteit ;
- Graad III letsels kunnen minder pijnlijk zijn omdat het ligament volledig gescheurd is, en dit een aanzienlijke laxiteit (>10 mm) bij testen toelaat
De meeste behandelingen voor geïsoleerde graad I en II MCL letsels zijn niet-operatief, en vereisen een aanpak van fysiotherapie
In het geval van een graad III letsel, zijn de resultaten van niet-operatieve behandeling minder eenduidig. De behandeling is afhankelijk van het feit of de letsels geïsoleerd zijn aan het MCL of dat ze gecombineerd zijn met andere ligamentaire letsels, hun locatie (meer aan de tibiale of aan de femorale zijde van het ligament) en de betrokkenheid van posterieure structuren. Met de MRI-beeldvorming is het mogelijk de exacte plaats van het letsel te lokaliseren, wat kan helpen bij het nemen van een beslissing over de behandeling. Bij letsels waarbij meerdere ligamenten betrokken zijn (graad 4), kan dus op acute basis een reconstructie of een augmentatie nodig zijn. Bij het uitvoeren van een augmentatie wordt pees van spieren, bijvoorbeeld de hamstrings, gebruikt om de ACL te ‘vervangen’.
Het niet herkennen van gecombineerde letsels of onvolledige genezing van de mediale zijde van de knie kan leiden tot aanhoudende chronische valgus- en rotatie-instabiliteit en functionele beperkingen. Vooral wanneer er betrokkenheid is van het posterieure oblique ligament complex (POL). Er moet speciale aandacht worden besteed aan het identificeren van de betrokkenheid van het posterieure oblique ligament en het kapsel. Sommige onderzoekers hebben goede resultaten gerapporteerd na niet-operatieve behandeling van graad III MCL letsels, maar de resultaten zijn niet zo consistent als bij graad I en II scheuren.
De meeste geïsoleerde graad III letsels hebben hun basis in het femorale gebied, en vereisen geen operatie. Een belangrijke test om te zien of chirurgie nodig is, is om te zien of het posterieure oblique ligament (POL) en het posterieure kapsel beschadigd zijn. Operatie moet ook worden overwogen wanneer de pes anserinuspezen beschadigd zijn. Situaties met letsel over de gehele lengte van de oppervlakkige laag zijn een volledig letsel van zowel het oppervlakkige als het diepe MCL vanaf de tibia typische letsels die beter met een operatie kunnen worden behandeld. Graad III letsels die instabiel zijn in 0-graden extensie vallen ook in de categorie waar een operatie wordt aanbevolen. Bovendien moet worden opgemerkt dat een chirurgische reconstructie wordt aanbevolen voor geïsoleerde symptomatische chronische knieblessures aan de mediale zijde.
Fysiotherapeutische behandeling
De behandeling van een mediaal collateraal bandletsel vereist zelden een chirurgische ingreep. Het extracapsulaire, het mediale collaterale ligament, lijkt een vrij robuust genezingspotentieel te hebben. In gevallen waar instabiliteit bestaat na niet-operatieve behandeling, of gevallen van persisterende instabiliteit na ACL en/of PCL reconstructie, kan de MCL scheur worden aangepakt door chirurgische reparatie of reconstructie. De meest geïsoleerde MCL letsels worden succesvol niet-operatief behandeld met bracing of immobilisatie. Enkele eenvoudige behandelingsstappen, samen met revalidatie, zullen patiënten in staat stellen terug te keren naar hun vroegere activiteitenniveau.
De meeste behandelingsprotocollen zijn gericht op vroege range of motion, vermindering van zwelling, beschermde gewichtsbelasting, progressie in de richting van versterkende en stabiliteitsoefeningen. Het algemene doel is dat een sporter of patiënt weer volledig actief is.
De algemene revalidatieprincipes zijn:
- Oedeem onder controle houden
- De M. Quadriceps activeren in de eerste uren tot dagen na het letsel.
- Ernaar streven het bewegingsbereik van de knie zo vroeg mogelijk te herstellen
We kunnen een mediale knieblessure in drie gradaties indelen.
Graad 1
De behandeling van geïsoleerde graad I blessures is voornamelijk niet-operatief. Gedurende de eerste 48 uur moet zoveel mogelijk gebruik worden gemaakt van ijs, compressie en elevatie. In het algemeen worden incomplete scheuren van het MCL behandeld met tijdelijke immobilisatie en het gebruik van krukken voor pijnbestrijding. Isometrische, isotonische en uiteindelijk isokinetische progressieve weerstandsoefeningen worden gestart binnen enkele dagen na het verminderen van pijn en zwelling. Het dragen van gewicht wordt aangemoedigd, het tempo wordt bepaald door de mate van pijn.
Graad II / III
Voor een graad II/III blessurebehandeling is het belangrijk dat de uiteinden van het ligament worden beschermd en kunnen genezen zonder voortdurend te worden verstoord. Tot drie à vier weken na het letsel moet men vermijden de genezende structuren zwaar te belasten, zodat het letsel goed kan genezen. De behandeling van graad III letsels hangt af van het feit of het letsel geïsoleerd is of gecombineerd is met andere ligamentaire letsels. Voor een mediale knieblessure van graad III in combinatie met een andere blessure, bijvoorbeeld een ACL-scheur, is het algemene protocol de revalidatie van de mediale knieblessure eerst, zodat deze kan genezen volgens de richtlijnen voor een geïsoleerde mediale knieblessure. Wanneer er goed klinisch en/of objectief bewijs is van genezing van de mediale knieblessure, meestal 5 tot 7 weken na de blessure, kan de reconstructie van de ACL beginnen.
Revalidatie
De revalidatie bij een niet-operatieve behandeling kan worden opgesplitst in vier fasen:
- Fase één duurt één tot twee weken. Fase één bestaat uit het onder controle houden van de zwelling van de knie door het toepassen van ijs gedurende 15 minuten om de twee uur (eerste twee dagen). De rest van de week kan de frequentie worden teruggebracht tot drie keer per dag. Gebruik ijs naar gelang de symptomen en de mate waarin het wordt verdragen. In het begin moet de patiënt krukken gebruiken. Vroeg gewicht dragen wordt aangemoedigd omdat patiënten die hun gewicht dragen, geleidelijk hun afhankelijkheid van krukken kunnen verminderen. Daarna wordt overgegaan op één kruk en wordt het gebruik van krukken pas gestaakt wanneer normaal lopen mogelijk is. Een ander doel van deze fase is te proberen het vermogen te behouden om de knie te strekken en te buigen van 0° tot 90° knieflexie. Voor het bereiken van de range of motion van de knie is het belangrijk de nadruk te leggen op volledige extensie en progressieve flexie zoals getolereerd. Pijnvrije stretchoefeningen voor de hamstrings, quads, lies- en kuitspieren (in het bijzonder) worden aanbevolen. Tenslotte zijn er de therapeutische oefeningen. De patiënt kan beginnen met statische versterkende oefeningen (zodra de pijn dit toelaat). Deze bestaan bijvoorbeeld uit Quadricpes sets, straight leg raises, range-of-motion oefeningen, zittende heupflexie, zijdelingse heupabductie, staande heupverlenging, staande en hamstring curls. Zodra de patiënten het kunnen verdragen, worden zij aangemoedigd om op een stationaire fiets te rijden om het bewegingsbereik van de knie te verbeteren. Dit zou zorgen voor een versnelde genezing. De hoeveelheid tijd en inspanning op de hometrainer wordt verhoogd naarmate de patiënt dit verdraagt. Uiteraard is elke patiënt anders en zijn dit niet de standaard oefeningen die aan patiënten moeten worden gegeven. Er zijn geen beperkingen voor trainingen van de bovenste ledematen die geen invloed hebben op de geblesseerde knie. Het is belangrijk dat de patiënt rust neemt van alle pijnlijke activiteiten (gebruik indien nodig krukken), en dat het MCL goed beschermd wordt (door het dragen van een gestabiliseerde kniebrace).
- Vanaf week drie begint fase twee. De doelstellingen voor de range of motion zijn dezelfde als in fase één. Ga over op 20 minuten fietsen. Verhoog ook de weerstand als dit door de patiënt wordt getolereerd. Fietsen zal de genezing verzekeren, kracht heropbouwen en de aerobe conditie onderhouden. De fysiotherapeut kan andere oefeningen geven zoals hamstring curls, leg presses (double-leg) en step ups. Als voorzorgsmaatregel kan de patiënt om de drie weken door een arts worden onderzocht om de genezing van het ligament te controleren.
- Fase drie begint vanaf week vijf. Belangrijkste doel voor deze fase: volledige gewichtsbelasting van de geblesseerde knie. Het gebruik van een brace moet worden gestaakt wanneer het mogelijk is de knie volledig te belasten en er geen loopafwijking optreedt. De range of motion moet volledig bereikt worden en symmetrisch zijn met de niet geblesseerde knie. De therapeutische oefeningen zijn dezelfde als in fase twee. Ze kunnen de progressie ten goede komen. We gaan verder met koude therapie en compressie om de zwelling weg te werken. In deze fase kan begonnen worden met evenwichts- en proprioceptieve activiteiten. Om de aërobe conditie op peil te houden kan de patiënt de stepper gebruiken of (indien mogelijk) beginnen met zwemmen. Uit voorzorg kan de patiënt om de vijf à zes weken door een arts worden onderzocht. Indien nodig kan men uit voorzorg een inspanningsradiografie laten maken.
- Zes weken na het letsel aan de knie kan fase vier beginnen. Stop met het dragen van de brace tijdens het lopen. Atleten kunnen de brace gedurende het wedstrijdseizoen gedurende ten minste drie maanden dragen. Koudetherapie moet nog worden toegepast. Het doel van de therapeutische oefeningen is meer gericht op sportspecifieke of dagelijkse bewegingen. De intensiteit van de versterkende oefeningen moet worden opgevoerd en in plaats van oefeningen met dubbele benen gaan we over op oefeningen met enkele benen. De patiënt mag weer beginnen met lopen in een comfortabel tempo (let op dat de patiënt geen plotselinge richtingsveranderingen maakt). Uit voorzorg is het het beste om de wedstrijd te hervatten zodra de volledige beweging en kracht zijn teruggekeerd en wanneer de patiënt slaagt voor een sport functionele test.
Het spreekt voor zich dat iedere patiënt anders is en dat bij de toepassing van deze principes moet worden uitgegaan van de algemene revalidatieprincipes
Het toepassen van koude therapie vermindert de zwelling direct na het oplopen van de blessure, maar helpt niet bij het genezingsproces van de gewrichtsband.
Preventie
Zoals in veel gevallen helpt voldoende warming-up om blessures aan het mediale collaterale ligament te voorkomen. Met name neuromusculaire warming-up programma’s lijken effectief te zijn in het verminderen van verschillende blessures aan het kniegewricht. Programma’s met oefeningen die gericht zijn op been- en kernspieren, balans, landingstechnieken en een goede uitlijning van het gewricht voorkomen een laterale verplaatsing van de romp en een overmatige knievalgus. Zoals reeds vermeld zijn dit twee risicofactoren voor dit soort blessures. Oefeningen zoals zijwaarts afzetten en landen met één been kunnen in de warming-up worden opgenomen. Dit zijn bewegingen met een hoog risico. Door ze gecontroleerd uit te voeren in de warming-up, wordt ervoor gezorgd dat de knie op de juiste manier kan reageren op deze bewegingen.
Clinical Botom Line
Een mediale collaterale band (MCL)-blessure is een rek, gedeeltelijke scheur of volledige scheur van het ligament aan de binnenkant van de knie. Een valgus trauma of externe tibia rotatie zijn de oorzaken van dit letsel. Deze blessure wordt ingedeeld in 3 gradaties: I, II en III. De categorie is afhankelijk van de mate van pijn of degradatie van het kniegewricht. De therapeut kan de valgus stress test gebruiken om te zien of de diagnose juist is. Er zijn verschillende revalidatiemethoden voor een MCL blessure, rust is echter de belangrijkste. Tijdens rust heeft het MCL de tijd om te herstellen. Er zijn ook andere revalidatietechnieken, zoals mobilisaties van de patella/het zachte weefsel en frictiemassage, looptraining, koudetherapie enz. In zeldzame situaties is operatief ingrijpen noodzakelijk.
Key Research
- Irrgang JJ, Fitzgerald GK ( 2000 ),Rehabilitation of the multiple-ligament-injured knee
- Yastrebov O., Lobenhoffer P. ( 2009 ), Treatment of isolated and multiple ligament injuries of the knee: anatomy, biomechanics, diagnosis, indications for repair, surgery
- Swenson TM (2000), Physical diagnosis of the multiple-ligament-injured knee
- Scheidt DK (2003), Treatment of the multiple ligament injured knee and dislocations : a trauma perspective
Resources
- Bahr r, Maehlum S, Bolic T. (2002), Klinische gids voor sportblessures : een geïllustreerde gids voor de behandeling van blessures bij lichamelijke activiteit, p. 321-324 + p.328-329
- Canavan PK. (1998), Revalidatie in de sportgeneeskunde : een uitgebreide gids, p. 293-295 + p. 301-304
- Patrick J, Macmahon MD (2007), Current diagnosis and treatment in sports medecine, p. 77-82
- Burgener FA. (2006), Differentiële diagnose bij magnetische resonantie beeldvorming, p.396
- Brown DE, Neumann RD. (2004), Orthopedische geheimen, p. 328-332
-
- http://www.jospt.org/doi/abs/10.2519/jospt.2017.0303 Richtlijnen voor klinische praktijk: Knee Ligament Sprain Revision 2017
- 1,0 1,1 1,2 1,3 1,4 Bahr R, Mæhlum S. Klinische gids voor sportblessures. Human Kinetics; 2004.p. 321-324 + p.328-329
- Lan Chen et al. Medial collateral ligament injuries of the knee: current treatment concepts, Current reviews in musculoskeletal Medicine, Springer (2007)
- 3.0 3.1 3.2 3.3 3.4 3.5 3.6 3.7 3.8 3.9 Phinit Phisitkul, Stan L James,Brian R Wolf, and Annunziato Amendola. “MCL Injuries of the Knee: Current Concepts Review”, 2006, The Iowa Orthopaedic Journal
- Pearson New International Edition: Human Physiology, an integrated approach. (2014) Harlow: Pearson, 1026
- 5.0 5.1 5.2 5.3 Reider, Bruce. “Mediale collaterale ligament letsels bij atleten.” Sports Medicine 21.2 (1996): 147-156. (http://link.springer.com/article/10.2165/00007256-199621020-00005#page-1)
- Frommer, Chana, en Michael Masaracchio. “Het gebruik van patellabandage bij de behandeling van een patiënt met een verstuiking van het mediale collaterale ligament.” Noord-Amerikaans tijdschrift voor sportfysiotherapie: NAJSPT 4.2 (2009): 60.
- 7,0 7,1 Wagemakers HP, Luijsterburg PA, Heintjes EM, Berger MY, Verhaar J, Koes BW, Bierma-Zeinstra SM. Outcome of knee injuries in general practice: 1-year follow-up. Br J Gen Pract. 2010 Feb 1;60(571):e56-63. (gebruikt op 30 oktober 2014 en 3 november 2014)
- 8,0 8,1 8,2 Indelicato PA. Geïsoleerde mediale collaterale ligament letsels in de knie. JAAOS-Journal of the American Academy of Orthopaedic Surgeons. 1995 Jan 1;3(1):9-14.
- Sims, W. F., et al., “The Posteromedial Corner of the Knee Medial-Sided Injury Patterns Revisited”, 2004. (gebruikt op 18 december 2014)
- Schein A, Matcuk G, Patel D, Gottsegen CJ, Hartshorn T, Forrester D, White E. Structure and function, injury, pathology, and treatment of the medial collateral ligament of the knee. Spoedeisende Hulp radiologie. 2012 Dec 1;19(6):489-98.. (gebruikt op 19 december 2014)
- 11.0 11.1 11.2 Brotsman, B., “Diagnosis and Examination of MCL Injuries”, North Austin Sports Medicine, (internet, www.northaustinsportsmedicine.com/austin-sports-medicine-blog/466/diagnosis-and-examination-of-mcl-injuries/) (gebruikt op 30 oktober 2014 en 3 november 2014)
- 12.0 12.1 12.2 Birrer, R., et al., Sports medicine for the primary care physician, Boca Raton, 2004, p. 632-633. (gebruikt op 16 en 30 oktober 2014, 10 november 2014)
- Roach, C., et al., “The Epidemiology of Medial Collateral Ligament Sprains in Young Athletes”,The American journal of sports medicine, 2014. (gebruikt op 18 december 2014)
- 14,0 14,1 Willacy, H., et al., “Knee ligament injuries”, Patient.co.uk, 2014 (gebruikt op 30 oktober 2014 en 3 november 2014)
- 15,0 15,1 Logerstedt, D., et al., “Knee Stability and Movement Coordination Impairments: Knee Ligament Sprain”, Journal of Orthopaedic & Sports Physical Therapy, 2010. (gebruikt op 30 oktober 2014 en 3 november 2014)
- Grevnerts HT e.a., Grevnerts HT, Terwee CB, Kvist J. De meeteigenschappen van het IKDC-subjectieve knieformulier. Kniechirurgie, Sporttraumatologie, Arthroscopie. 2015 Dec 1;23(12):3698-706.
- 17,0 17,1 17,2 17,3 17,4 17,5 Ueli Studler et al. “Haalbaarheidsstudie van gelijktijdig lichamelijk onderzoek en dynamische MR-beeldvorming van mediale collaterale ligament knieletsels in een 1,5-T grote-boringsmagneet.” Skeletal Radiology (2011): 335 – 343
- 18.0 18.1 18.2 18.3 Bianca Scotney, “Sports knee injuries – assessment and management”, Aust Fam Physician. 2010 Jan-Feb;39(1-2):30-4
- 19.0 19.1 Marchant Jr MH, Tibor LM, Sekiya JK, Hardaker Jr WT, Garrett Jr WE, Taylor DC. Management van mediaal-zijdige knieletsels, deel 1: mediaal collateraal ligament. Het Amerikaanse tijdschrift voor sportgeneeskunde. 2011 May;39(5):1102-13.
- Ueli Studler et al. “Haalbaarheidsstudie van gelijktijdig lichamelijk onderzoek en dynamische MR-beeldvorming van mediale collaterale ligamentknieletsels in een 1,5-T-magneet met grote boring.” Skeletal Radiology (2011): 335 – 343
- 21.00 21.01 21.02 21.03 21.04 21.05 21.06 21.07 21.08 21.09 21.10 21.11 Elliott M. en Johnson D. L., Management of Medial-Sided Knee Injuries, Orthopedics, 2015, maart, volume 38, p.180-184
- Adachi N. et al, Anterior cruciate ligament augmentation under arthroscopy. Een follow-up van minimaal 2 jaar bij 40 patiënten. Springer (2000)
- Duffy P. S., Miyamoto R. G., Management of Medial Collateral Ligament Injuries of the knee: An update and review, The Physican and sportmedicine,2010, vol. 38 Nr.2, blz. 48-54
- Laprade R.F. and Wijdicks C.A., The Management of Injuries to the Medial Side of the Knee, Journal of Orthopaedic & Sports Physical Therapy, 2012, maart, volume 42 nr.3, 221-233
- Hubbard TJ, Denegar CR. Does cryotherapy improve outcomes with soft tissue injury? Tijdschrift voor atletische training. 2004 Jul;39(3):278.
- Waldén, Markus, et al. “Preventie van acute knieblessures bij adolescente vrouwelijke voetbalspelers: cluster randomised controlled trial.” Bmj 344 (2012): e3042
- Celebrini RG, Eng JJ, Miller WC, Ekegren CL, Johnston JD, MacIntyre DL. Het effect van een nieuwe bewegingsstrategie in het verminderen van ACL risicofactoren bij vrouwelijke adolescente voetbalspelers. Journal of strength and conditioning research. 2012 Dec;26(12):3406.