Redattori originali – Nick Despeghel, Jonathan Hoof, Gertjan Pauwels e Wout Lippens
Top Collaboratori – Leana Louw, Kim Jackson, Wout Lippens, Kalyani Yajnanarayan e Claire Knott
Definizione/Descrizione
La deformità di Haglund è una prominenza ossea sintomatica dell’angolo posterolaterale del calcagno che provoca dolore al tallone posteriore e gonfiore attorno all’inserzione del tendine di Achille. È associata alla borsite retrocalcaneale. Le deformità del Cavo Varus esacerbano questo problema.
È stato descritto per la prima volta da Patrick Haglund già nel 1928. Prima di allora si usavano altre descrizioni, come “pump bump” (perché la parte posteriore rigida delle scarpe a pompa può creare una pressione che aggrava il dolore e il gonfiore del tallone posteriore), e “winter heel”.
Anatomia clinicamente rilevante
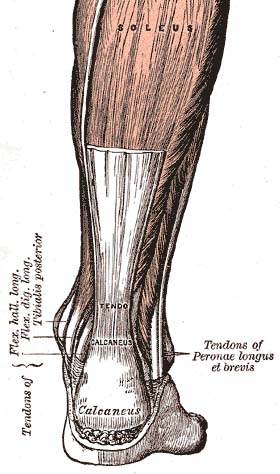
Il tendine di Achille ha origine dall’aponeurosi dei muscoli gastrocnemio e soleo. Si inserisce nel terzo medio della superficie posteriore del calcagno. Ci sono due borse vicino al tendine d’Achille – la borsa profonda retrocaneale e la borsa superficiale. Queste possono essere le sedi di processi infiammatori o possono sviluppare una borsite – retrocalcaneale non infiammatoria, infiammatoria suppurativa o calcificata.
Epidemiologia/Eziologia
Epidemiologia
La deformità di Hugland è più comune nella popolazione femminile tra i 15 e i 35 anni, specialmente nelle donne che portano regolarmente i tacchi. È anche comune nei corridori.
Eziologia
Fattori predisponenti:
- Genetica (ereditaria): I pazienti possono avere una struttura ossea che li rende inclini a sviluppare la deformità di Haglund.
- Archi del piede alti: Con archi alti, il tallone è inclinato all’indietro nel tendine d’Achille (a causa dell’inserzione sul calcagno).
- Si sviluppa una sporgenza ossea e la borsa si infiamma a causa della costante irritazione della parte posteriore dell’osso del tallone a sfregare contro il tendine.
- Tendine d’Achille teso: Il dolore è causato dalla compressione della borsa tenera e infiammata.
- Tendenza a camminare sulla parte esterna del tallone: Questo produce usura sul bordo esterno della suola della scarpa che farà ruotare il tallone verso l’interno.
- Questo provocherà uno sfregamento del calcagno contro il tendine; si formerà una borsa che finirà per infiammarsi e diventare tenera.
- Aumento di peso
- Infortunio
- Scarpe scorrette/strette: Non contrasta il bernoccolo ma provoca sintomi e che forse portano alla borsite.
Caratteristiche/Presentazione clinica
Sintomi
- Allargamento dell’osso sul retro del tallone:
- Protrusione visibile nella zona dove il tendine d’Achille si attacca al calcagno
- Dolore sul retro del tallone:
- Alla palpazione, o quando si indossano scarpe strette
- Arrossamento e gonfiore:
- L’attrito tra il tessuto molle nella parte posteriore del tallone e la scarpa, può causare l’infiammazione delle borse.
I sintomi sono aggravati dall’indossare calzature con bordi duri del tallone, in quanto questo impinge sulla borsa e sul tendine d’Achille sul calcagno.
Diagnosi differenziale
- Tendinite di Achille
- Borsite Retrocalcaneare
Procedure diagnostiche
- Radiografie: Per identificare la protrusione ossea
- Ultrasuoni: Valutare la patologia della borsa e del tendine d’Achille
- Risonanza magnetica: Valutare la patologia della borsa e del tendine d’Achille
Esame fisico
- Anamnesi
- Valutazione della borsa, del tendine e del calcagno
- Test funzionali per provocare il dolore:
- Trazione (saltellare sulle dita dei piedi) vs compressione (affondo con salto) vs combinazione
Gestione medica
Gestione conservativa
Gestione conservativa della deformità di Hugland utilizzata per alleviare i sintomi associati, ma non sono in grado di risolvere il problema. I farmaci antinfiammatori sono raccomandati per alleviare il dolore, ma le iniezioni di corticosteroidi sono meglio evitate, in quanto possono portare alla rottura del tendine di Achille.
Chirurgia
- Rimozione della protrusione ossea:
- Possibile complicazione della lesione del tendine d’Achille
- Rimozione parziale della protrusione ossea:
- Alto rischio di avulsione del tendine d’Achille
- Osteotomia cuneiforme di chiusura del calcagno (tecnica Keck & Kelly)
Gestione della fisioterapia
I fisioterapisti possono giocare un grande ruolo nella gestione conservativa della deformità di Hugland, specialmente nella gestione della borsite associata a questa deformità.
Prevenzione
- Educazione e consigli:
- Educare il paziente sulla patologia
- Modifica dei fattori aggravanti per minimizzare l’attrito tra il tendine di Achille e la borsa:
- Consigli per quanto riguarda le scarpe (iniziare con scarpe senza schienale con una parte posteriore morbida)
- Cuscinetti sotto il calagno riducono l’irritazione quando si cammina
- Rinvio alla podologia (per il supporto dell’arco o dispositivi ortesici)
- Consigli riguardanti la perdita di peso (dove applicabile)
- Per i corridori: Evitare le superfici dure e le salite
- Stretching dell’Achille per prevenire la rigidità
Gestione della borsite/tendinite
- Gestione dell’infiammazione:
- Riposo
- Immobilizzazione
- Ghiaccio
- Ultrasuoni
- Esercizi eccentrici per gastrocnemio e soleo
- Stretching per l’Achille
Vedi anche le pagine per la tendinosi d’Achille e la borsite retrocalcaneale per maggiori informazioni sulla loro gestione.
Gestione post-operatoria
E’ importante prendere in considerazione i rischi di rottura del tendine d’Achille e di lesioni dopo la rimozione della protrusione ossea nella gestione post-operatoria di questi pazienti. La riabilitazione completa dopo la resezione di Haglund può richiedere fino a un anno.
Giorno 0 – 10
- Gestione dell’edema:
- Riposo – riposo attivo
- Ghiaccio
- Elevazione – per i primi 10 giorni del periodo di recupero
- Compressione
- Mobilizzazione:
- I pazienti sono per lo più messi in moon boot o backslab sotto il ginocchio
- Mobilizzazione senza carico: Da 3 giorni a 2 settimane (secondo il chirurgo)
- Esercizi di rafforzamento della parte inferiore della gamba
- Stretching dell’Achille (controindicato se l’Achille è stato ferito o se è stato staccato e riattaccato intra-operatorio)
- Ritorno alla piena attività a 6 settimane dall’intervento.
Giorno 10 – 6 settimane
- Mobilizzazione:
- Resezione senza sbrigliamento/riparazione dell’Achille: Moonboot con tallone sollevato
- Progredire da un appoggio di peso in punta a un appoggio di peso parziale fino a un appoggio di peso completo assistito nel periodo di 4 settimane
- Resezione con sbrigliamento/riparazione dell’Achille: Moonboot o gesso in equino
- Assenza di carico per 4 settimane
- Resezione senza sbrigliamento/riparazione dell’Achille: Moonboot con tallone sollevato
- Gestione dell’edema secondo necessità
6 – 12 settimane
- Mobilizzazione:
- Resezione senza sbrigliamento/riparazione dell’Achille:
- Svezzamento con moonboot
- Portamento completo
- Resezione senza sbrigliamento/riparazione dell’Achille:
- Resezione con sbrigliamento/riparazione dell’Achille: Moonboot in equinis
- Progredire al moonboot è gesso è stato inizialmente richiesto
- Progredire cuscinetto del peso da toe-al peso delle dita dei piedi, al peso parziale fino al peso pieno assistito in 4 settimane
- Gestione dell’edema
- Iniziare la gestione delle cicatrici non appena le ferite sono completamente guarite
Settimana 12+
- Mobilizzazione: Svezzare il moonboot e i dispositivi di assistenza alla mobilità se ancora in uso
- Esercizi:
- Rafforzamento e resistenza dei muscoli del piede e della caviglia
- Gestione dell’edema
Risorse
- Scheda informativa
- Informazioni sulla resezione di Haglund
Fondo clinico
La deformità di Hugland è una protrusione ossea nella parte posterolaterale del tallone. Si verifica soprattutto nelle giovani donne. L’attrito con l’uso scorretto del piede o la biomeccanica causano la borsite, e i pazienti spesso lamentano dolore e gonfiore nella parte posteriore del tallone. La gestione conservativa comprende la gestione dell’infiammazione, la modifica dei fattori aggravanti e un programma di allenamento eccentrico. La gestione chirurgica consiste nella rimozione parziale o totale della sporgenza ossea, ma i rischi includono la lesione o la rottura del tendine d’Achille. Si può anche fare un’osteotomia calcaneare a cuneo di chiusura.
- 1.0 1.1 1.2 1.3 Alfredson H, Cook J, Silbernagel K, Karlsson J. Pain in the Achilles region. In: Brukner P, Bahr R, Blair S, Cook J, Crossley K, McConnell J, McCrory P, Noakes T, Khan K. Clinical Sports Medicine: 4a edizione. Sydney: McGraw-Hill. p.795-797.
- Jung H, Carag JA, Park J, Bae E, Lim S, Kim H. Osteocondroma del calcagno che si presenta come deformità di Haglund. Foot and Ankle Surgery 2010;17:20-22.
- 3.0 3.1 Stephens MM. Deformità di Haglund e borsite retrocalcaneale. The Orthopedic clinics of North America 1994;25(1):41-6.
- Haglund P. Beitrag zur uliwik der Achilesse hanno. Z Orthop Chir 1928;49.
- Myerson MS, Mandelbaum B. Disturbi del tendine d’Achille e della regione retrocalcaneale. Disturbi del piede e della caviglia. Filadelfia: WB Saunders. 2000:1382-98.
- 6.0 6.1 6.2 6.3 6.4 Lesic A, Bumbasirevic M. Disturbi del tendine di Achille. Current Orthopaedics 2004;18(1):63-75.
- Kolodziej P, Glisson RR, Nunley JA. Rischio di avulsione del tendine d’Achille dopo l’escissione parziale per il trattamento della tendinite inserzionale e della deformità di Haglund: uno studio biomeccanico. Foot & ankle international 1999;20(7):433-7.
- Boffeli TJ, Peterson MC. L’osteotomia calcaneare a cuneo di Keck e Kelly per la deformità di Haglund: una tecnica per risultati riproducibili. Il Journal of Foot and Ankle Surgery 2012;51(3):398-401.
- 9.0 9.1 American Orthopaedic Foot & Ankle Society. Deformità di Haglund. Disponibile da: http://www.aofas.org/PRC/conditions/Pages/Conditions/Haglund-Deformity.aspx (accesso 06/01/2019).
- American College of Foot and Ankle Surgeons. Deformità di Haglund. Disponibile da: http://www.oregonmedicalgroup.com/wp-content/uploads/2015/07/1f43c091d17ec4f2d9902a5687e39819.pdf (visitato il 09/01/2019).
- Midwest bone & joint institute. Deformità del piede di Haglund. Disponibile da: https://midwestbonejoint.com/foot/haglunds-deformity-of-the-foot/ (accesso 09/01/2019).
- Healthline. Deformità di Haglund. Disponibile da: https://www.healthline.com/health/haglund-deformity (accesso 09/01/2019).
- 13.0 13.1 13.2 13.3 Medical College of Wisconsin. Resezione di Haglund. Disponibile da: https://www.mcw.edu/-/media/MCW/Departments/Orthopaedic-Surgery/hagland.pdf?la=en (accesso 14/01/2019).