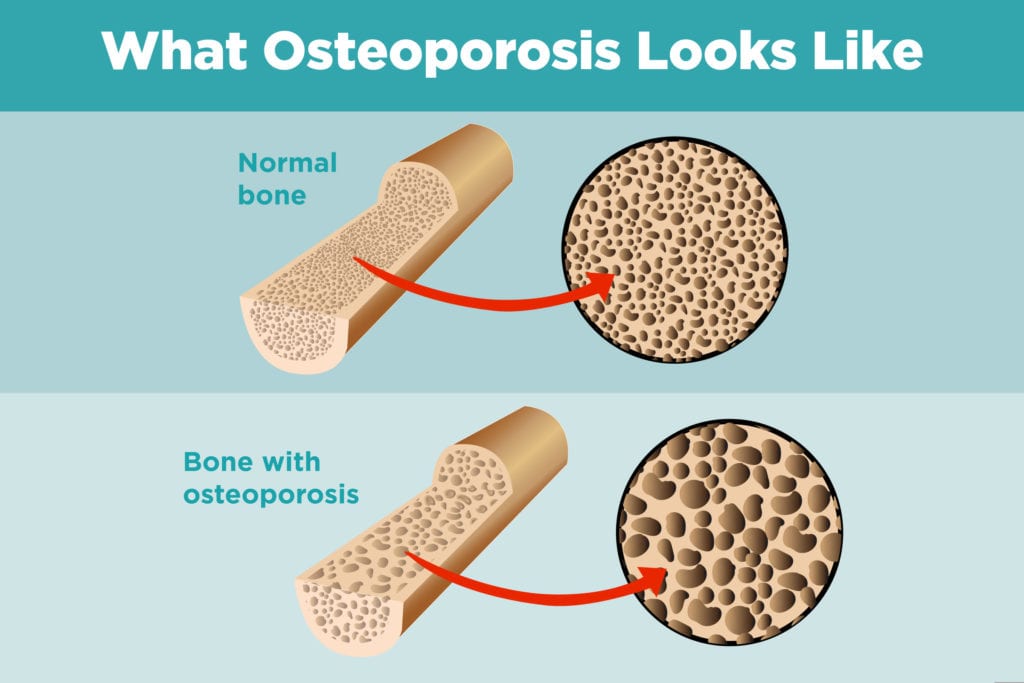
Het lijkt vooral oneerlijk als je door de ene chronische ziekte een groter risico loopt op een andere. Maar dat lijkt het geval te zijn bij artritis en osteoporose. Mensen met inflammatoire artritis hebben een verhoogd risico op het ontwikkelen van osteoporose, de botverdunnende aandoening die kan leiden tot broosheid en fracturen.
Het verband tussen osteoporose en inflammatoire artritisaandoeningen (zoals reumatoïde artritis, psoriatische artritis, ankyloserende spondylitis en lupus) wordt nog steeds niet perfect begrepen, en wetenschappers leren nog steeds welke mechanismen er precies bij betrokken zijn.
“Het botverlies presenteert zich over het algemeen in twee verschillende vormen: gelokaliseerde boterosie met botverlies rond een ontstoken gewricht en systemisch botverlies, of gegeneraliseerde osteoporose, wat een van de meest voorkomende extra-articulaire manifestaties van de ziekte is,” aldus auteurs van een paper uit 2018 over osteoporose bij reumatische aandoeningen.
Het osteoporoserisico voor reumatoïde artritispatiënten is tot nu toe het best bestudeerd en begrepen.
“Het is het best bestudeerd omdat het de meest voorkomende van de reumatische ziekten is,” zegt Katherine Wysham, MD, een reumatoloog bij het VA Puget Sound Health Care System en de Universiteit van Washington. Dr. Wysham heeft geld ontvangen van de Rheumatology Research Foundation om onderzoek te doen naar artritis en osteoporose.
“Mijn onderzoek is erop gericht uit te zoeken welke patiënten met reumatoïde artritis het grootste risico op osteoporose hebben,” zegt ze.
Hier is wat bekend is over hoe het hebben van reumatoïde artritis het risico op het ontwikkelen van osteoporose kan verhogen:
Hoe RA ontsteking het risico op osteoporose beïnvloedt
De ontsteking die centraal staat bij RA wordt verondersteld een risicofactor voor osteoporose op zich te zijn. “Uit veel gegevens blijkt dat actieve ontsteking in het bot, en systemische ontsteking, leiden tot een verhoogd risico op osteoporose en osteoporotische fracturen,” zegt Seoyoung Kim, MD, een reumatologie clinicus en onderzoeker in het Harvard’s Brigham and Women’s Hospital in Boston.
Uit studies blijkt dat het botverlies het grootst is in de gebieden direct rond de aangetaste gewrichten, maar dat ook het systemische botverlies toeneemt.
Hoe inactiviteit door RA het risico op osteoporose beïnvloedt
“Onze patiënten hebben pijn,” zegt Dr. Wysham. “Ze hebben pijn, wat hen ervan weerhoudt om te bewegen. Maar we weten dat gewichtdragende activiteit heel belangrijk is voor de botten – ze reageren op die stimulans en worden sterker.
Hoe RA en Osteoporose dezelfde demografische risicofactoren delen
In de algemene bevolking zijn de risicofactoren voor osteoporose onder andere vrouw, blank en postmenopauzaal. En natuurlijk komt reumatoïde artritis veel vaker voor bij vrouwen dan bij mannen.
“Maar het is moeilijk te zeggen wie binnen de reumatologie het meeste risico loopt,” zegt Dr. Wysham. Ze voegt eraan toe: “Als je op jongere leeftijd wordt gediagnosticeerd met een reumatische aandoening, heb je mogelijk meer risico op osteoporose omdat je langer wordt blootgesteld aan ontstekingen en medicijnen zoals prednison, dus er is meer tijd om de aandoening te ontwikkelen.”
Hoe RA-medicatie het risico op osteoporose beïnvloedt
Corticosteroïden: Deze krachtige ontstekingsremmers kunnen een flare snel doen afnemen, maar ze hebben ook een heleboel bijwerkingen; osteoporose is er één van. “Het nemen van prednison is een sterke risicofactor,” zegt Dr. Wysham. Dit medicijn, een corticosteroïde, kan botten verzwakken en nieuwe botvorming of botherstel onderdrukken.
Protonpompremmers: Protonpompremmers (PPI’s), die sommige patiënten nemen om hun maag te beschermen tegen de bijwerkingen van niet-steroïde ontstekingsremmers (NSAID’s), kunnen de calciumabsorptie verstoren, wat belangrijk is voor de sterkte van de botten.
Opioïden: Minder goed begrepen is het verband tussen andere geneesmiddelen die soms worden gebruikt om artritis te behandelen en de botverdunnende aandoening. “Opiaten, bijvoorbeeld, hebben geen direct oorzakelijk verband,” zegt Dr. Wysham. “Maar mensen die chronisch opiaten gebruiken, vooral bij hogere doses, kunnen verlaagde niveaus van testosteron of oestrogeen hebben, en die twee hormonen zijn belangrijk voor de botten.”
Disease-modifying drugs: Als het gaat om ziektemodificerende medicijnen – zowel conventionele medicijnen zoals methotrexaat als biologische medicijnen zoals TNF-remmers – wordt het onderzoek nog ingewikkelder. Sinds de komst en groei van biologische geneesmiddelen in de afgelopen twee decennia hebben onderzoekers onderzocht hoe al deze geneesmiddelen de botmineraaldichtheid kunnen beïnvloeden, ten goede of ten kwade.
Terwijl uit onderzoek is gebleken dat methotrexaat een negatief effect kan hebben op de botdichtheid bij mensen die zeer, zeer hoge doses innemen voor de behandeling van kanker, lijken de veel lagere doses die worden gebruikt bij inflammatoire artritis niet hetzelfde risico met zich mee te brengen. In een meta-analyse van zes studies was er geen verandering in de botmineraaldichtheid in het femur (het dijbeen) of in de lagere wervelkolom voor volwassenen of kinderen met RA op lange termijn, lage doses MTX.
Enig bewijs suggereert dat biologische DMARD’s zelfs beschermend zouden kunnen zijn voor osteoporose en botbreuken, maar het onderzoek is niet doorslaggevend. Een overzichtspaper uit 2018 vond dat hoewel de resultaten varieerden tussen verschillende biologics, ze over het algemeen “systemische ontsteking verminderen en enig effect hebben op het gegeneraliseerde en gelokaliseerde botverlies. Progressie van boterosie werd vertraagd door TNF-, IL-6- en IL-1-remmers, een JAK-remmer, een CTLA4-agonist, en rituximab.” Uit een onderzoek uit 2012 onder meer dan 16.000 Canadese patiënten met RA bleek echter dat het risico op fracturen bij de patiënten vergelijkbaar was, ongeacht of ze biologische of niet-biologische DMARD’s gebruikten.
Vele factoren compliceren de vraag of en welke DMARD’s een beschermend effect kunnen hebben op de botmineraaldichtheid, zoals de leeftijd van de patiënten (premenopauzaal of postmenopauzaal), andere risicofactoren voor osteoporose, en de voorgeschiedenis van steroïdengebruik.
Andere inflammatoire artritis en het risico van osteoporose
Systemische Lupus Erythematosus en Osteoporose
Er zijn talrijke studies die een verband hebben gevonden tussen het hebben van SLE en het ontwikkelen van osteoporose en botbreuken. Hoewel de risicofactoren niet zo goed zijn bestudeerd als het verband tussen reumatoïde artritis en osteoporose, spelen veel van dezelfde risicofactoren een rol, aldus de Lupus Foundation of America. Net als RA komt SLE veel vaker voor bij vrouwen, mensen met lupus slikken vaak prednison, de ziekte wordt gekenmerkt door ontstekingen, en de symptomen van de ziekte kunnen leiden tot inactiviteit.
Ankylosing Spondylitis en Osteoporose
Deze inflammatoire artritis van de wervelkolom treft mannen – en vooral jonge mannen – meer dan vrouwen, maar osteoporose is nog steeds een frequente complicatie van de ziekte. En steeds vaker worden vrouwen gediagnosticeerd met ankylosing spondylitis en aanverwante vormen van artritis.
Het is een beetje een paradox, omdat bij AS de hoeveelheid gevormd bot juist toeneemt als onderdeel van de progressie van de ziekte. Maar volgens een artikel in The Journal of Rheumatology wordt geschat dat tussen 20 en 60 procent van de patiënten met AS osteoporose zal ontwikkelen. Ook hier wordt gedacht dat ontsteking een belangrijke factor is, hoewel het exacte mechanisme niet bekend is. “Ik denk dat we nog niet helemaal begrijpen wat het ankyloserende proces doet met de botdichtheid en botsterkte,” zegt Dr. Kim.
Het risico in deze populatie wordt gecompliceerd door het feit dat traditionele manieren om botverlies te meten, zoals scans van de botdichtheid (zie hieronder), minder betrouwbaar zijn bij mensen met AS. “Patiënten met AS krijgen meer calciumafzettingen op meer plaatsen in hun wervelkolom, waardoor DEXA niet kan worden geïnterpreteerd,” legt Dr. Wysham uit. “En DEXA gaat gepaard met straling, dus je moet goed nadenken over het bestellen van röntgenfoto’s bij jongere patiënten.”
Psoriatische artritis en osteoporose
Studies naar het risico op osteoporose bij mensen met psoriatische artritis (PsA) hebben tegenstrijdige resultaten laten zien over botveranderingen. Net als AS veroorzaakt PsA zowel botverlies als excessieve botgroei, dus het bepalen van de totale botveranderingen en risico’s bij de ziekte is moeilijk. Zelfs de studies die wel een verband aantonen, zijn het er niet over eens of mannen of vrouwen meer risico lopen, en of het risico toeneemt naarmate iemand langer ziek is.
Er is meer onderzoek nodig, maar wat wel bekend is, is dat dezelfde drie-eenheid van risicofactoren bij RA-patiënten ook geldt voor mensen met PsA: ontsteking, gebruik van corticosteroïden, en inactiviteit. En omdat sommige studies een groter risico op osteoporose hebben aangetoond bij mensen met psoriatische artritis, adviseert de National Psoriasis Foundation dat patiënten worden gescreend op de ziekte.
Hoe bescherm je je botten tegen osteoporose
Veel van de aanbevelingen voor patiënten met inflammatoire artritis over het beschermen van hun botten en het voorkomen van osteoporose zijn dezelfde als de adviezen die worden gegeven aan de algemene bevolking. Een paar dingen zijn specifiek voor de ziekte. Hier zijn stappen die artritispatiënten kunnen nemen om het risico te minimaliseren en de botten sterk te houden:
Voeg calcium en vitamine D in uw dieet
“Goede voeding – vooral calcium en vitamine D – zijn belangrijk om de botten sterk te houden,” zegt Dr. Kim. Goede voedingsbronnen van calcium zijn zuivel (weinig vet is het beste), groene bladgroenten, en alle verrijkte voedingsmiddelen of dranken.
Voor vitamine D zijn onder andere vette vis (zoals tonijn en zalm) en verrijkte producten (sommige zuivelproducten, sinaasappelsap en ontbijtgranen) goede voedingsbronnen. Het lichaam maakt ook vitamine D aan uit zonlicht, hoewel veel mensen in noordelijke klimaten misschien niet genoeg krijgen om heilzaam te zijn, en anderen kunnen (verstandig) zonnebrandmiddelen gebruiken die de huid beschermen maar ook voorkomen dat vitamine D wordt opgenomen.
Neem supplementen als u deze voedingsstoffen niet uit uw voeding of levensstijl kunt halen
“We controleren de vitamine D-spiegels van patiënten ongeveer eens per jaar, en omdat we in Boston zijn, hebben een aantal van onze patiënten een tekort,” zegt dr. In die gevallen kunnen vrij verkrijgbare of zelfs voorgeschreven supplementen helpen.
Voor mensen die PPI-medicijnen slikken vanwege de bijwerkingen van NSAID’s, raadt dr. Kim aan het medicijn op een lege maag in te nemen voor het ontbijt, en vervolgens een calciumsupplement met voedsel in te nemen om een betere opname te bevorderen.
Probeer regelmatig te bewegen
Gymnastiek is uiterst belangrijk voor de opbouw van spieren en botsterkte. Ter bescherming tegen osteoporose zijn gewichtdragende oefeningen het beste. Dit zijn oefeningen die uw botten belasten, zoals wandelen, hardlopen, dansen, traplopen en gewichtheffen. Zwemmen of een ligfiets gebruiken is weliswaar goed voor uw gewrichten, maar wordt niet als gewichtdragend beschouwd.
Verander indien nodig uw leefstijl
Roken en veel alcohol drinken worden in verband gebracht met een verhoogd risico op osteoporose. Roken kan leiden tot een vroegere menopauze, wat kan leiden tot vroeger botverlies. Roken maakt het ook moeilijker voor het lichaam om calcium uit de voeding op te nemen. Alcohol gaat vaak samen met slechte voeding, en verhoogt het risico op vallen.
Vraag uw arts naar een botdichtheidsscreening
De U.S. Preventive Services Task Force – een onafhankelijke organisatie van gezondheidswerkers die op feiten gebaseerde aanbevelingen doet voor preventieve medische zorg – beveelt aan dat vrouwen op hun 65e worden gescreend op osteoporose, of op jongere leeftijd als hun botrisico gelijk wordt geacht aan of groter is dan dat van een blanke vrouw van 65 jaar oud. (De USPSTF zegt dat er niet genoeg informatie is om screening bij mannen aan te bevelen, maar de National Osteoporosis Foundation beveelt screening bij mannen boven de 70 aan).
Deze regels gelden echter mogelijk niet voor mensen met inflammatoire artritis.
“Het ligt echt genuanceerd bij artritispatiënten,” zegt Dr. Wysham. “Om beter te begrijpen wie we moeten screenen, kunnen we een speciale risicocalculator gebruiken, de FRAX. Reumatoïde artritis is de enige van de reumatische ziekten in de FRAX. Als een patiënt steroïden gebruikt en RA heeft, dan beveelt de risicocalculator screening aan rond de leeftijd van 50 of 55 jaar.”
U moet uw reumatoloog vragen of u een botmineraaldichtheidstest moet laten doen om op osteoporose te controleren.
Op basis van de resultaten, en een eventuele voorgeschiedenis van fracturen, kan uw arts u aanraden de screening om de paar jaar te herhalen, of zelfs te beginnen met medicatie om verder botverlies te voorkomen.
Minimaliseer het gebruik van corticosteroïden
“Ik denk aan prednison als een pleister,” zegt dr. Wysham. “Het werkt onmiddellijk. Als we patiënten zien die een zeer actieve ziekte hebben, hebben ze misschien prednison nodig om hun ziekte onmiddellijk te kalmeren.” Maar, voegt ze eraan toe, er zijn veel medicijnen die kunnen worden gebruikt voor artritis, “en onze taak is om de juiste medicatie in de juiste doses voor de patiënten te vinden, zodat we prednison uit de vergelijking kunnen halen.”
Vraag naar biologische medicijnen die de botten daadwerkelijk kunnen versterken
Hoewel de jury nog niet weet in hoeverre biologische medicijnen osteoporose of fracturen kunnen voorkomen, is het goed om uw arts hiernaar te vragen als onderdeel van het gezamenlijke besluitvormingsproces voor het kiezen van de te nemen medicijnen. Dr. Kim, die bijna 10 jaar geleden de effecten van een van deze medicijnen op de botten bestudeerde (zonder duidelijk bewijs te vinden voor een positief effect op de botten), zegt dat er nog meer werk moet worden verricht. “Er zijn nu veel nieuwere geneesmiddelen – meer dan 10 verschillende biologische geneesmiddelen voor RA. Al deze middelen hebben verschillende mechanismen, verschillende moleculen en mogelijk verschillende bijwerkingen.”
Totdat we meer weten over welke ziektemodificerende geneesmiddelen de beste bescherming bieden tegen osteoporose, is het beste wat je nu kunt doen samenwerken met je arts om je risicofactoren voor osteoporose te minimaliseren en te werken aan het onder controle krijgen van je ziekte, zodat je actiever kunt zijn.
“We moeten het risico benadrukken en het in de routinezorg van patiënten opnemen, omdat de gevolgen van osteoporose – fracturen – slopend zijn,” zegt Dr. Wysham. “Als we wachten tot iemand een botbreuk heeft, dan reageren we gewoon op het probleem in plaats van het te voorkomen.”
Keep Reading
- Guidelines to Help Prevent Osteoporosis While Taking Steroid Medication
- Could a Mediterranean Diet Prevent Osteoporosis? Wat een nieuwe studie aantoont
- Rugpijn bij reumatoïde artritis: Wat veroorzaakt het, en hoe het te behandelen