Si vous avez mal au dos depuis un certain temps, il est probable que quelqu’un ait pris des images de votre dos. Et, généralement, le rapport identifiera un ou plusieurs disques lombaires avec un » renflement « . Peut-être vous a-t-on dit que vous aviez un bombement discal et vous êtes maintenant préoccupé par ce que cela peut signifier pour vous. Alors, lisez la suite….., cet abécédaire vous donnera un aperçu de la compréhension des lésions discales. (Il y a des références de recherche à l’appui si vous voulez vraiment creuser plus profondément).
INSIGHT : Une considération majeure dans la discussion sur les lésions discales, est de demander pourquoi votre mal de dos est présent (ou » pourquoi » ai-je une lésion discale), et pas seulement d’où vient la douleur. Gardez à l’esprit que se concentrer sur une lésion discale n’est qu’une partie du processus permettant de comprendre pourquoi vous avez mal au dos ou au cou. L’identification des problèmes de mouvement, de posture, de force et de surcharge sont les principaux domaines qui dirigent les stratégies de traitement et la récupération.
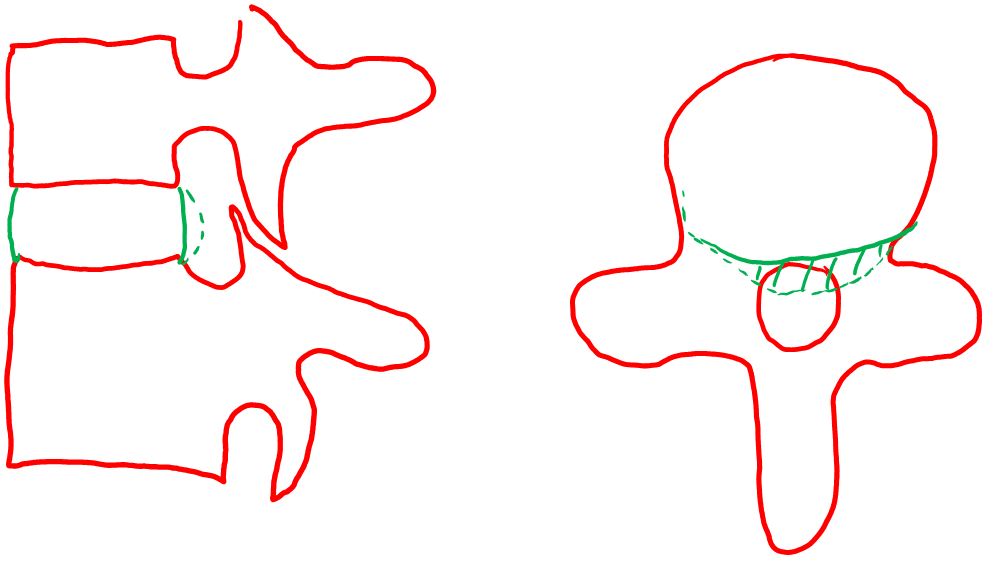
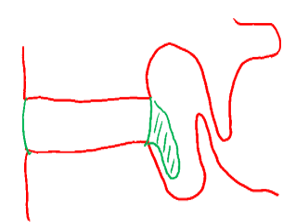
D’abord, commençons par le » langage » des blessures discales. Des termes comme hernie discale et prolapsus discal sont des termes génériques qui couvrent toutes les blessures discales. Une méthode plus exacte pour décrire les lésions discales consiste à les classer en trois types ; les bombements discaux, les protrusions discales et les extrusions discales. Chaque type de lésion discale a un large éventail d’implications cliniques qui vont de l’absence d’effet sur vous à la nécessité d’une intervention chirurgicale. Je vais décrire chaque type de lésion discale ci-dessous. Mais tout d’abord, il est utile de comprendre l’anatomie de base. L’image ci-dessous vous montrera la structure de base et la terminologie.

Les bombements discaux
Les bombements discaux sont la découverte la plus courante observée à l’imagerie. Ils sont communément trouvés chez les personnes avec et sans douleurs dorsales. Certaines personnes connues pour avoir des bombements discaux n’ont jamais ressenti de douleurs dorsales. Un bombement discal peut être associé à une douleur, mais cela dépend d’un certain nombre de facteurs, comme une déchirure soudaine, une inflammation, la combinaison du bombement avec d’autres composants pour rétrécir les espaces pour les nerfs, une lésion des « plaques terminales » situées en haut et en bas du disque, etc. Il est important de comprendre que l’intensité de la douleur n’est pas directement liée à la taille du renflement. Cela signifie que vous pourriez avoir une forte douleur avec seulement un renflement discal mineur.
Cette image illustre un renflement discal typique, qui est à base large et ne provoque généralement pas de compression nerveuse.
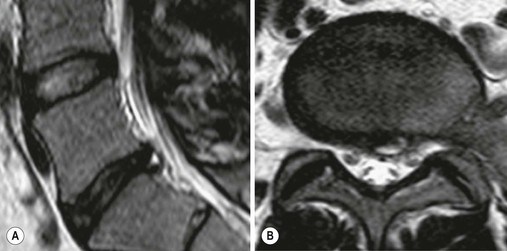
Déchirures annulaires
De petites perturbations de l’anneau fibreux externe du disque intervertébral (connu sous le nom d’annulus fibrous) peuvent se produire et sont appelées » déchirures annulaires « . Elles peuvent être présentes avec ou sans douleur et ne nécessitent pas d’intervention chirurgicale. Les déchirures annulaires peuvent être associées à une douleur et, selon les anecdotes, elles semblent mettre plusieurs semaines à se résorber. Pendant la période de rétablissement, il n’est pas rare d’avoir des poussées de douleur suivies d’un nouveau rétablissement. Les deux images ci-dessous montrent de petites zones blanches (brillantes) à l’arrière du disque qui indiquent des déchirures annulaires.
Les protrusions discales
Les protrusions discales sont des renflements discaux asymétriques qui affectent généralement un côté du disque, avec la possibilité (mais pas toujours) de comprimer le tissu nerveux. Les gens décrivent souvent leur douleur comme un « nerf pincé », mais les véritables symptômes de la compression nerveuse sont ceux de changements sensoriels tels que des « picotements » (paresthésie) ou un engourdissement (anesthésie), une perte de force et une réduction des réflexes. La douleur est souvent présente mais la douleur seule n’indique pas toujours un piégeage nerveux.
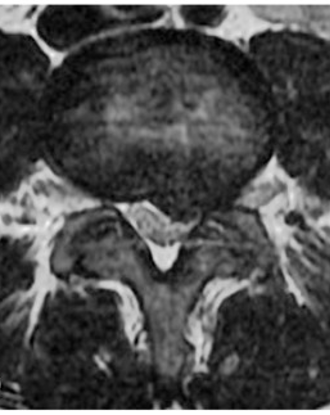
.
Cette image et le dessin au trait illustrent une protrusion discale lorsqu’on regarde de côté (vue sagittale) ou de dessus ou dessous (vue axiale).
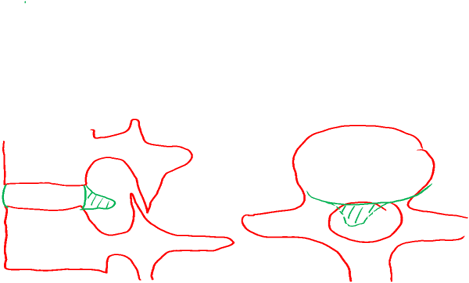
Extrusions discales
Une extrusion discale est juste une autre déchirure avec du matériel émergeant du disque, similaire à une protrusion discale mais avec du matériel discal s’étendant au-delà du plateau supérieur ou inférieur des vertèbres. Les extrusions peuvent s’étendre dans n’importe quelle direction, mais elles sont plus souvent observées de part et d’autre de la ligne médiane, vers l’espace où sort le nerf spinal (renfoncement latéral) dans la partie postéro-latérale du canal rachidien. Dans des études récentes, les extrusions étaient plus souvent associées à des signes de compression des racines nerveuses (souvent appelée radiculopathie). Cependant, les extrusions discales sont un exemple du fait que la taille ne signifie pas tout. Un certain nombre d’études ont montré que les grandes extrusions discales peuvent rétrécir avec le temps. Certaines lésions discales, notamment les protrusions et les extrusions discales, peuvent être mieux traitées par une décompression chirurgicale, mais l’histoire naturelle de la guérison fait que de nombreuses personnes souffrant de lésions discales importantes n’ont pas besoin d’être opérées. En règle générale, les stratégies de récupération incluent l’activité et le mouvement tout en respectant la sensibilité des nerfs. En général, de nombreuses personnes se rétablissent spontanément sur une période de trois mois, bien que l’étendue des lésions nerveuses, la douleur et la lenteur du rétablissement puissent nécessiter une intervention chirurgicale plus précoce pour certaines personnes. La physiothérapie, l’exercice et le retour progressif à l’activité sont les stratégies habituelles de prise en charge de première ligne.
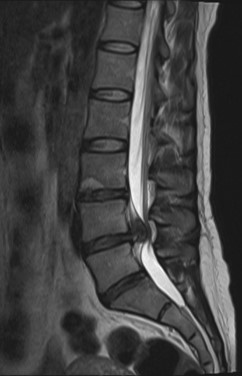
.
Les extrusions de disque peuvent monter ou descendre comme le montre cette image.
Références pour une lecture plus approfondie:
- Ahn, T.-.J., et al. (2009). « Effet de la dégénérescence du disque intervertébral sur la sténose spinale pendant l’imagerie par résonance magnétique avec chargement axial ». Neurologia Medico-Chirurgica 49(6) : 242-247 ; discussion 247.
- Allan, G. M., Spooner, G. R., & Ivers, N. (2012). Les radiographies pour les lombalgies non spécifiques : Une douleur non spécifique ? Médecin de famille canadien, 58(3), 275.
- Ammendolia, C. et N. Chow (2015). « Résultats cliniques pour la claudication neurogène à l’aide d’un programme multimodal pour la sténose spinale lombaire : une étude rétrospective. » Journal of Manipulative & Physiological Therapeutics 38(3) : 188-194.
- Ammendolia, C., et al. (2014). « Quelles interventions améliorent la capacité de marche dans la claudication neurogène avec sténose spinale lombaire ? Une revue systématique ». European Spine Journal 23(6) : 1282-1301.
- Boden SD, Davis DO, Dina TS, Patronas NJ, Wiesel SW. Scans à résonance magnétique anormaux de la colonne lombaire chez des sujets asymptomatiques : une enquête prospective. J Bone Joint Surg Am 1990;72:403-8.
- Brinjikji, W., et al. (2015). » Les résultats IRM de la dégénérescence discale sont plus prévalents chez les adultes souffrant de lombalgie que chez les témoins asymptomatiques : A Systematic Review and Meta-Analysis ». American Journal of Neuroradiology 36(12) : 2394-2399.
- Endean, A., et al. (2011). « Potentiel des résultats de l’imagerie par résonance magnétique pour affiner la définition de cas de lombalgie mécanique dans les études épidémiologiques. » Spine 36(2) : 160-169.
- Fardon et al American Spine Society ASoSR, Société américaine de N (2001) Nomenclature et classification de la pathologie discale lombaire. Recommandations des groupes de travail combinés de la North American Spine Society, de l’American Society of Spine Radiology et de l’American Society of Neuroradiology. Spine 26:E93-E113
- Fardon, D. F., et al. (2014). » Nomenclature du disque lombaire : version 2.0 : Recommandations des groupes de travail combinés de la North American Spine Society, de l’American Society of Spine Radiology et de l’American Society of Neuroradiology. » The Spine Journal 14(11) : 2525-2545.
- Gilbert, J. W., et al. (2008). « Imagerie dans la position qui provoque la douleur ». Surgical Neurology 69(5) : 463-465.
- Gilbert, J. W., et al. (2010). « Taux de protrusion discale lombaire des patients symptomatiques à l’aide de l’imagerie par résonance magnétique ». Journal of Manipulative and Physiological Therapeutics 33(8) : 626-629.
- Graves, J., et al. (2012). « Imagerie précoce pour la lombalgie aiguë ». Spine 37(18) : 1617-1627.
- Hancock, M. J. P., et al. (2017). « Le nombre de résultats différents de l’IRM est-il plus fortement associé à la lombalgie que les résultats uniques de l’IRM ? ». Spine 42(17) : 1283-1288.
- Hancock, M., et al. (2015). « Facteurs de risque pour une récidive de la lombalgie ». The Spine Journal 15 : 2360-2368.
- Henschke, N., et al. (2013). « Drapeaux rouges pour dépister la malignité chez les patients souffrant de lombalgie ». Cochrane Database of Systematic Reviews(2).
- http://www.sahealth.sa.gov.au/wps/wcm/connect/bc896c004a59dcf8b02df07633bbffe0/ImagingGuideline-RAH-AlliedHealth-1201023.pdf?MOD=AJPERES&CACHEID=bc896c004a59dcf8b02df07633bbffe0
- Jarvik, J. J., et al. (2001). « L’étude d’évaluation longitudinale de l’imagerie et de l’invalidité du dos (LAIDBack) : données de base ». Spine 26(10) : 1158-1166.
- Jensen M, Brant-Zawadzki M, Obuchowski N, Modic M, Malkasian D, Ross J. Imagerie par résonance magnétique de la colonne lombaire chez les personnes sans douleurs dorsales. N Engl J Med 1994;331 : 69-73.
- Jensen, T. S., et al. (2006). « Natural course of disc morphology in patients with sciatica : an MRI study using a standardized qualitative classification system ». Spine 31(14) : 1605-1612 ; discussion 1613.
- Manchikanti, L., et al. (2015). « Une revue systématique et une synthèse des meilleures preuves de l’efficacité des interventions thérapeutiques sur les articulations facettaires dans la gestion des douleurs rachidiennes chroniques. » Pain Physician 18(4) : E535-582.
- Manchikanti, L., et al. (2016). « Utilisation des interventions sur les articulations facettaires et sacro-iliaques dans la population Medicare de 2000 à 2014 : Explosive Growth Continues ! » Current Pain & Headache Reports 20(10) : 58.
- National Institute for Health and Care excellence (NICE) Guidelines 2016-17 https://www.nice.org.uk/guidance/qs155/chapter/Quality-statement-2-Referrals-for-imaging
- Ohtori, S., et al. (2015). « Pathomécanismes de la lombalgie discogénique chez l’homme et les modèles animaux ». The Spine Journal 15(6) : 1347-1355.
- Peng, B., et al. (2006). « La pathogenèse et la signification clinique d’une zone de haute intensité (HIZ) du disque intervertébral lombaire sur l’imagerie RM chez le patient souffrant de lombalgie discogénique. » European Spine Journal 15(5) : 583-587.
- Perez, A., et al. (2007). « Évaluation de la hernie discale intervertébrale et de l’instabilité intersegmentaire hypermobile chez les patients adultes symptomatiques soumis à une IRM couchée et debout des colonnes cervicales ou lombosacrées. » European Journal of Radiology 62 : 444-448.
- Pfirrmann, Metzdorf, et al. (2001). « Classification par résonance magnétique de la dégénérescence des disques intervertébraux lombaires ». Spine 26 (17) : 1873-1878.
- Raastad, J., et al. (2015). » L’association entre les caractéristiques radiographiques de la colonne lombaire et la lombalgie : Une revue systématique et une méta-analyse ». Seminars in arthritis and rheumatism 44 : 571-585.
- Sheehan, N. J. (2010). « Imagerie par résonance magnétique pour la lombalgie : indications et limites ». Ann Rheum Dis 69 : 7-11.
- Sizer, P et al. (2007). « Dépistage médical des drapeaux rouges dans le diagnostic et la prise en charge des douleurs musculo-squelettiques de la colonne vertébrale. » Pain Practice 7(1) : 53.
- Teraguchi, M., et al. (2015). « L’association de la combinaison de la dégénérescence discale, du changement de signal de la plaque terminale et du nœud de Schmorl avec la lombalgie dans une grande étude de population : la Wakayama Spine Study. » The Spine Journal 15(4) : 622-628.
- Webster, B. S. B. P. A., et al. (2014). « La cascade de services médicaux et les coûts longitudinaux associés dus à l’IRM non adhérente pour la lombalgie ». Spine.
- Webster, B., et al. (2013). « Conséquences iatrogènes de l’imagerie par résonance magnétique précoce dans les lombalgies aiguës, liées au travail et invalidantes. » Spine 38(22) : 1939-1946.
- Zehra, U., et al. (2017). « Défauts de la plaque terminale vertébrale : les implications pour la dégénérescence discale dépendent de la taille ». The Spine Journal 17 : 727-737.
.